СДЕЛАЙТЕ СВОИ УРОКИ ЕЩЁ ЭФФЕКТИВНЕЕ, А ЖИЗНЬ СВОБОДНЕЕ
Благодаря готовым учебным материалам для работы в классе и дистанционно
Скидки до 50 % на комплекты
только до
Готовые ключевые этапы урока всегда будут у вас под рукой
Организационный момент
Проверка знаний
Объяснение материала
Закрепление изученного
Итоги урока

Десмургия - учение о повязках и методах их наложения.
Повязки начали применять еще в каменном веке. Чтобы остановить кро- вотечение и прикрыть полученную на охоте или в сражении рану, человек ис- пользовал все, что ему казалось полезным (траву, древесную кору, щепотку песка и пр.).
Просмотр содержимого документа
«Десмургия - учение о повязках и методах их наложения.»
ДЕСМУРГИЯ

Учебно-методическое пособие
для студентов
Оглавление
Исторические сведения 4
Общая десмургия… 6
Мягкие повязки 7
Перевязочный пакет… 11
Бинтовые повязки 12
Частная десмургия 16
Повязки на голову 16
Повязки на верхнюю конечность 19
Повязки на грудную клетку и живот… 23
Повязки на нижнюю конечность 26
Гипсовые повязки 30
Транспортная иммобилизация… 36
Средства транспортной иммобилизации 36
Показания к транспортной иммобилизации 41
Основные правила транспортной иммобилизации 43
Ошибки и осложнения транспортной иммобилизации 45
Транспортная иммобилизация головы, шеи, позвоночника 46
Транспортная иммобилизация при переломе ребер и грудины 51
Транспортная иммобилизация при повреждении верхних
конечностей 53
Транспортная иммобилизация при повреждениях таза… 58
Транспортная иммобилизация при повреждении нижних
конечностей 58
Особенности транспортной иммобилизации при множественных и
сочетанных повреждениях 62
Приложение 65
Тестовые задания для самоконтроля 80
Ситуационные задачи 83
Ответы к тестовым заданиям и ситуационным задачам… 85
Рекомендованная литература 89
Исторические сведенияПовязки начали применять еще в каменном веке. Чтобы остановить кро- вотечение и прикрыть полученную на охоте или в сражении рану, человек ис- пользовал все, что ему казалось полезным (траву, древесную кору, щепотку песка и пр.).
Древние египтяне владели техникой наложения неподвижных повязок при переломах трубчатых костей.
В IV век до н. э. в трудах древнегреческого врача Гиппократа упомина- ется о применении сухих повязок и повязок, смоченных вином, растворами квасцов, а также о мазевых повязках (с растительными маслами). Для останов- ки кровотечения Гиппократ рекомендовал придавать высокое положение по- врежденной конечности. Этот прием применяется и в настоящее время при венозном кровотечении, например при разрыве варикозно расширенных вен нижних конечностей.
Древнеримский врач Цельс в I веке н. э. впервые дал систематическое изложение метода остановки кровотечения путем тампонады ран. В своем труде он упоминает о повязках с губкой, смоченной уксусом и укрепленной бинтами. Цельсу принадлежит описание методов лечения нагноившихся ран.
Следует отметить и заслуги крупнейшего представителя восточной ме- дицины Авиценны в X-XI веках. В своем труде «Канон врачебной науки» Авиценна изложил учение о ранах, ожогах, переломах, рекомендовал пользо- ваться давящей и гипсовой повязками, хотя и не в современном ее понимании. Наибольшее развитие учения о повязках получило в XIX веке, когда массовость открытых повреждений во время многочисленных войн заставляла хирургов изыскивать новые средства для защиты и улучшения заживления ран. Введение антисептики и асептики в XIX веке способствовало дальнейше-
му прогрессу этого учения.
Антисептический метод лечения ран, родоначальником которого в 1867 году явился английский хирург Джозеф Листер, открыл новую эру в хирургии. В хирургическую практику была введена антисептическая (противогнилост-
ная) повязка, убивающая микробы в ране при помощи химических веществ. В качестве антисептического средства Листер предложил карболовую кислоту. Правда, еще до Листера Н. И. Пирогов отметил, что гной является основным источником заражения ран, что заражение происходит через руки хирурга и его помощников, через материал, белье, в качестве обеззараживающих ве- ществ применял йод, нитрат серебра и спирт.
Однако уничтожение микробов в ране с помощью химических средств не всегда давало положительный результат и в то же время вредно влияло на живые ткани. В основу хирургической профилактики был положен новый принцип: не допускать загрязнения микробами всего того, что соприкасается с раной (асептика). Таким образом, получила распространение асептическая (безгнилостная) повязка. Большая заслуга в этом принадлежит ученику Н. И. Пирогова Э. Бергману, который в1890 году разработал методику стерилиза- ции перевязочного материала паром при высокой температуре, и М. Я. Преоб- раженскому, обогатившему в 1894 году отечественную науку рядом блестя- щих экспериментов, определивших всю важность физических условий совре- менной повязки в зависимости от качества материала (всасываемость, гигро- скопичность, пористость, капиллярность и пр.).
Значительной вехой в хирургии является начало применения ваты и марли. Первым в1871 году внедрил марлю в хирургическую практику Д. Лис- тер. В 90-х годах прошлого столетия в качестве перевязочного материала был предложен лигнин, обладающий очень хорошей всасывающей способностью.
Перевязочные средства в виде индивидуального перевязочного пакета (ИПП) впервые в России были предложены Н. А. Вельяминовым в 1885 году, но появились только к началу русско-японской войны (1904-1905 гг.) в виде бинта и не связанных между собой марлевых подушечек.
Еще в X-XI веках врачи Востока для фиксации переломов костей приме- няли гипс, заливая поврежденную конечность гипсовой кашицей. В после- дующее время вплоть до начала XIX века гипс почти не применялся, а в каче- стве затвердевающей массы использовали муку, крахмал, столярный клей и
др. Гипс как новое лечебное средство при переломах впервые в 1812 году стал применяться в России, откуда распространился в Европе. И. В. Буяль- ский в 1837 г. применил для лечения крахмальные повязки в России. Н. И. Пирогов впервые применил крахмальную повязку в военно-полевых условиях как транспортное и лечебное средство. Н. И. Пирогову же принадлежит при- оритет открытия гипсовой повязки в современном ее понимании. Он применил ее впервые во время Крымской кампании 28 января 1854 года.
В середине XIX века благодаря Ю. К. Шимановскому и его ученикам получил известность как в России, так и за границей, метод лечения пере- ломов костей бесподкладочной круговой гипсовой повязкой, за которым утвердилось название «русского метода», как средство не только иммоби- лизации переломов, но и дренирования ран. Незадолго до Великой Отечест- венной войны советский хирург Г. И. Турнер и его ученики раскрыли и пока- зали роль бесподкладочной (без ватной подстилки) гипсовой повязки как хо- рошо всасывающего перевязочного материала при лечении огнестрельных переломов, что с большой убедительностью подтвердил опыт Великой Оте- чественной войны.
ОБЩАЯ ДЕСМУРГИЯДесмургия - учение о повязках и методах их наложения. Под повязкой следует понимать все то, что с лечебной целью накладывают на рану, ожог, перелом или другие повреждения и заболевания. Повязка состоит из перевя- зочного материала, накладываемого непосредственно на поврежденную об- ласть. Этот материал в лечебных учреждениях часто пропитывают лекарст- венными веществами: антисептиками, сульфаниламидами, антибиотиками в виде мазей, растворов, присыпок. К перевязочному материалу относятся марлевые салфетки, ватно-марлевые тампоны, марлевые шарики, турунды, вата, лигнин. При отсутствии перевязочного материала можно использовать подручные средства: чистую, проглаженную горячим утюгом хлопчатобу- мажную ткань. Важный компонент повязки - фиксирующие средства, которые закрепляют перевязочный материал на поверхности тела. К фиксирующим
средствам относятся: косынка, бинт, клеол, лейкопластырь, сетчатый трубча- тый бинт (ретиласт). В зависимости от целей, назначение повязок - самое раз- нообразное: защита пораженных участков от воздействия внешних факторов, остановка кровотечения, удержание поврежденной части тела в неподвижном положении при переломе.
Перевязочный материал, накладываемый на рану или ожоговую поверх- ность, должен быть стерильным. Повязка при этом является асептической. Асептическая повязка предупреждает вторичное заражение раны, останавливает кровотечение, создает покой поврежденному органу, уменьшает боль, психо- логически благоприятно воздействует на пострадавшего. Повязки могут быть мягкими (косынка, клеол, бинт, ретиласт, лейкопластырь) и твердыми (шина, гипс, пластмасса).
По целевому назначению различают несколько видов повязок: укреп- ляющие - удерживают перевязочный материал на ране; давящие - применяют для остановки кровотечений и иммобилизирующие - обеспечивают неподвиж- ность при переломах, обширных и глубоких ожогах и ранах конечностей. Они создают благоприятные условия для заживления и снижают болевые ощуще- ния при транспортировке. Повязки с вытяжением (экстензионные) - наклады- вают в больничных условиях при переломах костей с целью восстановления первоначальной длины конечности.
 В зависимости от вида перевязочного материала различают: повязки из марли (бинтовые, безбинтовые); повязки из тканей (косынка, одежда); гипсо- вые повязки; шинные повязки (транспортные и лечебные шины); специаль- ные повязки (цинк-желатиновая повязка Унна).
В зависимости от вида перевязочного материала различают: повязки из марли (бинтовые, безбинтовые); повязки из тканей (косынка, одежда); гипсо- вые повязки; шинные повязки (транспортные и лечебные шины); специаль- ные повязки (цинк-желатиновая повязка Унна).
Косыночная повязка. Косынка - прямоугольный равнобедренный тре- угольник из плотной ткани. Ею может служить женский головной платок, сло- женный углом. Самую длинную стону косынки именуют основанием, угол, рас- положенный против основания - вершиной, а два острых угла - концами. Чаще всего косынкой фиксируют верхнюю конечность, но в случае необходимости
ее можно наложить и на другие части тела (голову, грудную клетку, ягодицы, промежность, коленный сустав, кисть, стопу).
На верхнюю конечность косынку накладывают следующим образом.
й вариант - большая перевязь. Поврежденную руку сгибают в локтевом суставе под прямым углом. Косынку подводят под предплечье таким образом, чтобы основание ее было параллельно средней линии тела, а вершина направ- лена в сторону локтевого сустава больной косности. При этом один конец ко- сынки лежит на надплечье больной стороны, а другой - свешивается вдоль туловища вниз. Нижний конец косынки поднимают, огибая надплечье боль- ной руки, и перекидывают через надплечье здоровой стороны. Оба конца свя- зывают на задней поверхности шеи. Вершиной огибают плечо и прикалывают на передней поверхности косынки булавкой;
й вариант - малая перевязь. Косынку складывают, начиная с вершины, в виде длинной ленты. Больную руку, согнутую в локтевом суставе под прямым углом, подвешивают на эту ленту. Концы связывают сзади на шее. Такой способ используют чаше как дополнение при иммобилизации шиной.
й вариант - большая косынка на верхнюю конечность. Косынку накла- дывают основанием вокруг талии, а вершина, свисая вниз, направлена на ко- ленный сустав, одноименный с больной рукой. Концы косынки туго связыва- ют на талии сзади, смещая от середины в сторону здоровой руки с таким рас- четом, чтобы один конец остался максимально длинным. Больную руку сги- бают в локтевом суставе под прямым углом. Вершину косынки поднимают, расправляют и перебрасывают через надплечье больной стороны, затем сни- зывают на спине с длинным концом косынки (приложение, рис. 1). Наложенная таким способом косынка полностью закрывает всю руку и надежно прижима- ет ее к грудной клетке.
Косынка на плечевой сустав. Для этой цели делают заготовку: на верши- ну косынки кладут ленту материала или кусок бинта длиной 1 м. Заворачивают эту ленту вершину косынки 2-4 раза. Накладывают эту заготовку на плечевой сустав таким образом, чтобы основание косынки было направлено и сторону
локтя, а лента, завернутая вершиной косынки,- в сторону шеи. Ленту ведут по спине и груди к подмышечной области и связывают. Концами косынки обо- рачивают среднюю треть плеча и тоже связывают.
Косынка на кисть. Малую косынку располагают по тыльной поверхности кисти таким образом, чтобы основание ее было направлено к предплечью, а вершина выходила за кончики пальцев. Вершину косынки поворачивают на ладонную поверхность кисти, а затем концами оборачивают кисть и завязывают узлом на лучезапястной области (рис. 2). Руку, согнутую в локтевом суставе под прямым углом, подвешивают на ленте бинта.
Косынка на голову. Основание косынки охватывает затылок и височные области, вершина опускается на лицо. Концы связывают на лбу одним узлом, за- тем вершину натягивают, расправляют и поднимают в сторону темени, огибая первый узел. Поверх вершины концы связывают вторым узлом. Все лишнее аккуратно подворачивают и расправляют, а концы косынки заправляют в об- разовавшиеся боковые карманы.
Косынка на бедро. При повреждении мягких тканей верхней и средней трети бедра (ожог, рана, воспаление) можно применить косыночную повязку. Для этой цели вершину косынки оборачивают 2-3 раза вокруг ленты (отрезок бинта более 1 м). Перевязочный материал накладывают па повреждение, а сверху его фиксируют косынкой, которую располагают на бедре основанием вниз, а вершину с лентой - на талии. Ленту завязывают вокруг талии на проти- воположной от повреждения стороне, Основание косынки оборачивают во- круг бедра. Концы ее зазывают на передней поверхности средней трети бедра.
Косынка на промежность. Основание косынки располагается спереди во- круг талии, вершина опускается вниз по срединой линии. Вершиной огибают промежность и связывают ее сзади с обоими концами косынки.
Клеоловые повязки. Клеол - клейкое вещество желтовато-коричневого цвета, состоящее из 45 частей измельченной канифоли (сосновая смола), 37 частей 95 % этилового спирта, 17 частей этилового эфира и 1 части подсол- нечного масла. Является распространенным, удобным, экономным и доста-
точно надежным средством фиксации перевязочного материала.
При высыхании клеол образует плотную пленку. Применяют его для фиксации перевязочного материала. Палочку с ватой (помазок) смачивают клеолом и наносят его тонким слоем на кожу вокруг перевязочного материа- ла. Через 1-2 мин, когда клеол немного подсохнет (смазанная поверхность по- тускнела), поверх перевязочного материала накладывают марлевую салфетку, которая на 2-3 см больше перевязочного материал. Салфетку натягивают и плотно приглаживают к поверхности кожи, смазанной клеолом. Салфетка прочно приклеилась. Неприклеенную кромку срезают ножницами. Перед нало- жением клеоловой повязки на волосистую часть тела волосы предварительно следует сбрить.
Коллодий - бесцветная или слегка желтоватая жидкость. Состоит из 4 частей коллоксилина, 20 частей этилового спирта, 76 частей эфира. Применя- ют для фиксации хирургических повязок и для покрытия небольших ссадин, царапин. Коллодий входит в состав мозольной жидкости.
Для защиты мелких травм кожи (ссадины, царапины, трещины) приме- няют фурапласт - пленкообразующее вещество. Состоит из фурацилина, ацето- на, хлороформа, диметилфталата, перхлорвиниловой смолы. Оказывает проти- вомикробное действие. Фурапласт наносят тонким слоем на поврежденный участок кожи. Препарат быстро высыхает и образует плотную эластичную пленку, которая не смывается водой и держится 1-2 дня.
Контурные повязки. При отсутствии стандартных фиксирующих средств можно использовать подручные материалы. В этом случае удобны экономные контурные повязки Маштафарова. Их можно изготовить из марли или хлопча- тобумажной ткани (простыня, пеленка, наволочка, рубашка). Эти повязки широко применяют при лечении обширных ожогов. Для каждой области тела выкраивают свою экономную повязку соответствующего контура. По краям выкройки крепят тесемки из бинта или другой ткани. Размеры контурной по- вязки и количество тесемок зависят от области, на которую накладывают по- вязку. Матерчатый контур размещают поверх перевязочного материала и за-
вязывают тесемками.
Ретиластовая повязка. Ретиласт - эластический сетчато-трубчатый бинт. Применяют для удержания перевязочного материала на любом участке тела. Такие бинты выпускают семи размеров. Ретиласт № 1 имеет в поперечнике 1 см и может быть рекомендован для перевязки пальцев; № 2-1,7 см, его можно накладывать на кисть, предплечье, стопу, лучезапястный, локтевой и голено- стопный суставы. Самый большой № 7 имеет ширину 8 см. Накладывают его на грудь, живот, таз и промежность. Рану закрывают стерильным перевязочным материалом. Отрезают от рулона необходимой длины кусок ретиласта. Вводят пальцы внутрь отрезка бинта и растягивают его, затем надевают на поражен- ную часть тела поверх стерильного материала. В дополнительной фиксации повязка не нуждается.
Лейкопластырные повязки. Лейкопластырь - матерчатая лента, покры- тая с одной стороны клейким веществом. Лейкопластырь применяют для фик- сации перевязочного материала на различных участках тела. Для этой цели от- резают полоску пластыря необходимой длины. Липкой стороной ленту при- клеивают к коже, предварительно закрыв поврежденный участок перевязоч- ным материалом. Для прочной фиксации перевязочного материала полоски лейкопластыря должны выступать на 1,5-2 см за его кромку. Обычно накла- дывают несколько полосок липкого пластыря, которые располагают парал- лельно или крестообразно. Лейкопластырь не применяют на волосистых участ- ках тела и при обильных выделениях из раны. Недостатком лейкопластырных повязок является раздражение кожи под пластырем, плохая вентиляция.
Перевязочный пакетДля оказания первой медицинской помощи при открытых повреждениях (раны, ожоги) в качестве асептической повязки удобнее всего использовать перевязочный пакет медицинский (ППМ) или стерильные повязки (малые и большие). ППМ или, как его именовали раньше, ИПП (индивидуальный пере- чный пакет) состоит из скатанного бинта и одной или двух ватно-марлевых подушечек. В двухподушечном пакете одна из подушечек неподвижно закре-
плена в начале бинта, а свободно перемещается вдоль него. Бинт и подушечки завернуты в пергаментную бумагу, а снаружи - герметично запаяны прорезинен- ной оболочкой. Выпускаются пакеты и в пергаментной наружной упаковке. Бинт, обе подушечки, бумага и внутренняя поверхность прорезиненной обо- лочки стерильны. Наружной упаковке пакета напечатаны правила пользования, Пакет хранят невскрытым. При нарушении целостности оболочки теряется сте- рильность. При наложении на рану ватно-марлевой подушечки нельзя касаться руками ее внутренней поверхности, которая будет прилегать к ране. Для ориен- тира наружная поверхность подушечки прошита цветными нитками. Для оказа- ния первой медицинской помощи при обширных ранах и ожогах лучше использо- вать малые и большие стерильные повязки. Малая стерильная повязка состоит из ватно-марлевой подушечки размером 56x29 см и бинта. Большая стерильная повязка имеет ватно-марлевую подушечку размером 65x43 см и пришитые к ней фиксирующие тесемки (6 шт.).
Бинтовые повязкиБинт - длинная лента марли или другой ткани. Предназначен для укреп- ления мягких повязок, а также для фиксировали иммобилизирующих средств. Скатанный в рулон бинт имеет головку (скатку) и свободную часть - начало. Марлевые бинты выпускаются шириной от 5 до 14 см и длиной 5- 7 м. Разли- чают узкие, средние и широкие бинты. В зависимости от объема бинтуемой об- ласти применяют бинты различной ширины. Так, например, узкие бинты при- меняют для наложении повязок на пальцы и кисть, широкие - для бинтования грудной клетки, живота, таза.
Бинтовая повязка должна соответствовать следующим требованиям: быть простой, удобной, аккуратной и косметически красивой; полностью за- крывать поврежденный участок тела (рану, ожог, воспаление); прочно и дли- тельно удерживать перевязочный материал на поврежденной области; не сдавливать бинтуемую часть тела, чтобы не нарушать венозный отток и тем самым предупредить отек конечности и не вызывать болевых ощущений.
Правила наложения бинтовых повязок: взять бинт нужной ширины в за-
висимости от бинтуемой части тела; обеспечить удобное положение постра- давшему и доступность бинтуемой области со всех сторон; придать конечности функционально выгодное положение или положение, которое необходимо при лечении; при бинтовании грудной клетки, живота, таза и верхней трети бедра пострадавший должен находиться в горизонтальном положении; оказывая по- мощь, необходимо наблюдать за состоянием пострадавшего; бинт раскатывают слева направо, для чего головку бинта берут в правую руку, а начало - в левую, так, чтобы скатка бинта располагалась сверху, исключение делают для повя- зок на правую половину лица и груди; бинтуемая часть тела пострадавшего должна находить примерно на уровне груди оказывающего помощь; бинтова- ние, как правило, ведут от периферии к центру, начиная с фиксирующих кру- говых туров (ходов); головка бинта должна быть направлена вверх; бинт рас- катывают по бинтуемой поверхности, не отрывая от нее и равномерно натяги- вая; бинтовать следует двумя руками: одной - раскатывают головку бинта, другой - расправляют его туры; при наложении повязки каждый новый тур бинта закрывает предыдущий на половину или на две трети его ширины; бинт нельзя перекручивать; повязка заканчивается круговыми турами; конец бинта разрывают продольно и одна лента идет по ходу бинта, а другая – напротив; ленты завязывают узлом на стороне противоположной повреждению.
Варианты бинтовых повязок. Характер бинтования определяется формой части тел, на которую накладывают повязку (коническая, цилиндрическая), выраженность мускулатуры, наличием суставов. С учетом этих анатомических особенностей разработаны следующие варианты бинтовых повязок: круговая (циркулярная), спиральная, ползучая (змеевидная), крестообразная (восьмиоб- разная), колосовидная, черепашья, возвращающаяся. Зная основные варианты бинтовых повязок и комбинируя их между собой, можно наложить повязку на любую часть тела.
Круговая (циркулярная) повязка. Бинт накладывают циркулярно. Все ту- ры бинта ложатся один на другой и полностью закрывают друг друга. С этого начинают и этим заканчивают многие повязки. Самостоятельно циркулярную
повязку применяют на участках тела цилиндрической формы и небольших по протяжению (лучезапястный сустав, плечо). Чтобы повязка не проворачива- лась вокруг места наложения и более прочно удерживала перевязочный мате- риал, необходимо начало бинта направить косо. Угол бинта, таким образом, будет выступать на 2-3 см за границу предполагаемой повязки. После наложе- ния первого тура этот выступающий угол бинта загибают и фиксируют после- дующими циркулярными турами.
Спиральная повязка. Накладывают ее на конечности и туловище, когда требуется закрыть большое по протяженности повреждение. Начинают ее дву- мя-тремя круговыми турами в стороне от пораженного участка, а затем туры бинта, смещаясь на 1/2 или 2/3 ширины, идут спирально от периферии к цен- тру. Заканчивают бинтование циркулярными турами. На конические участки тела накладывают спиральную повязку с перегибами. Все перегибы бинта де- лают на стороне, противоположной повреждению, и по одной линии.
Ползучая (змеевидная) повязка. Применяют ее тогда, когда необходимо быстро закрепить перевязочный материал на значительном протяжении (при ожогах) или фиксировать шину. Ползучая повязка является не основной, а предварительной перед наложением спиральной или другой повязки. Она уст- раняет необходимость в помощнике. Бинтование начинают с циркулярных ту- ров, а затем бинт идет винтообразно с таким расчетом, чтобы каждый новый тур не соприкасался с предыдущим, а находился на некотором расстоянии. По- сле закрепления перевязочного материала или шины переходят на спиральную повязку.
Крестообразная (восьмиобразная) повязка. Применяют ее для бинтова- ния затылочной области, задней поверхности шеи, грудной клетки, лучезапя- стного и голеностопного суставов. Начинают повязку с циркулярных туров, а затем переходят на перекрещивающиеся, которые чередуют с циркулярными. Перекрест располагается обычно над пораженной областью. Повязка напоми- нает очертание восьмерки - отсюда и ее название.
Колосовидная повязка. Эту повязку накладывают на область плечевого и
тазобедренного суставов, I пальца кисти. Является разновидностью восьмиоб- разной. Туры бинта, перекрещиваясь, смещаются на 2/3 ширины бинта вверх или вниз, закрывают достаточно большой участок. Рисунок повязки на- поминает колос.
Черепашья повязка. Накладывают на область локтевого и коленного сус- тавов, аналогична восьмиобразной. Существуют 2 способа накладывания по- вязки: сходящийся и расходящийся. Для наложения повязки конечность необ- ходимо согнуть: локтевой сустав под прямым углом, коленный - под тупым. Повязка фиксирует перевязочный материал и надежно удерживает конечность в согнутом положении. При сходящемся способе повязку начинают с цирку- лярных чередующихся туров выше и ниже сустава. Последовательно чередуя ходы бинта (плечо - предплечье) и всякий раз смещаясь на половину его шири- ны к центру сустава, закрывают всю поврежденную область. Перекрещиваются туры на сгибательной стороне сустава. Расходящийся способ отличается от первого последовательностью. Начинают циркулярными турами через центр сустава, а затем туры бинта веерообразно расходятся и, чередуясь (плечо - предплечье), постепенно смещаются выше и ниже сустава, полностью его за- крывая.
Возвращающаяся повязка. Накладывают ее на сферические части тела (голову, культю конечности), на кисть, стопу. Начинают повязку с циркуляр- ных туров, а затем продольными возвращающимися турами, идущими спереди назад и обратно, последовательно закрывают всю предназначенную для бинто- вания поверхность. Сверху возвращающиеся туры закрепляют спиральными ходами бинта.
Пращевидная повязка. Накладывают на выступающие части головы (нос, губы, подбородок) и на промежность. Кусок бинта или матерчатую ленту (око- ло 1 м) разрезают вдоль с обеих сторон. Среднюю, неразрезанную, часть (10-20 см) вместе с перевязочным материалом прикладывают к ране. Концы пращи перекрещивают (верхняя лента идет вниз, а нижняя - вверх) и связывают сзади.
ЧАСТНАЯ ДЕСМУРГИЯ Повязки на головуПовязки на голову относятся к числу наиболее трудоемких, и наложение их требует определенных навыков, так как форма головы является причиной соскальзывания повязки. Кроме того, при ранениях головы состояние постра- давшего может быть очень тяжелым. Для наложения повязок на голову при- меняют бинты средней ширины (7 и 10 см). При ранениях волосистой части головы волосы вокруг раны необходимо сбрить.
Возвращающаяся повязка - «шапка Гиппократа». Для этой повязки при- меняют бинт с двумя головками, для чего концы двух бинтов сшивают или связывают между собой. Головки бинта берут в обе руки. Участок между го- ловками бинта накладывают ниже затылочного бугра. Начинают повязку с за- крепляющего тура вокруг головы от затылочной к лобной области. Головки направляются друг к другу. При пересечении направлений бинта на лбу одна головка продолжает свой циркулярный ход, а другая, выйдя снизу из-под него, огибает этот циркулярный тур и направляется по теменной области спереди назад. На затылке направления головок бинта вновь перекрещиваются. Цирку- лярно идущий тур продолжает свое направление, а другая головка бинта, обо- гнув циркулярный тур, возвращается по теменной области на лоб. Таким обра- зом, при наложении повязки последовательно чередуются два тура: возвра- щающийся и циркулярный. Возвращающиеся туры, смещаясь по ширине, за- крывают весь свод головы. Заканчивают повязку циркулярными турами вокруг головы. Правильно наложенная повязка выглядит красиво, но обычно плохо держится, что значительно ограничивает ее практическое применение.
Повязка «чепец». Накладывают при повреждениях волосистой части го- ловы. Она удобна и надежно держится на голове. Ленту широкого бинта около 1 м («держалку») серединой укладывают на ременную область. Концы ее опус- каются вертикально вниз, перед ушными раковинами. Их удерживает в на- тянутом и несколько отведенном в стороны положении сам пострадавший или помощник. Начинают подвязку с циркулярного тура вокруг головы поверх
«держалок». На втором циркулярном туре, дойдя до одной из «держалок», оборачивают бинт вокруг нее и поворачивают косо вверх |на лобную область. Бинт направляется к другой «держалке», закрывая при этом лоб и часть темен- ной области. На противоположной стороне бинт также оборачивают вокруг
«держалки» и направляют на затылочную область, закрывая часть затылка и темени. Таким образом, с каждым новым туром бинт смещается на половину своей ширины, постепенно закрывая весь свод головы. Конец бинта крепят к одной из «держалок», которые связывают под подбородком (рис. 3).
Повязка «уздечка». Применяется она при повреждениях щек и подборо- дочной области. Повязка состоит из чередующихся между собой циркулярных туров вокруг головы и вертикальных туров перед ушными раковинами. Пере- ход осуществляется на затылочной области крестообразными турами. Начи- нают повязку циркулярными закрепляющими турами вокруг головы, затем на затылке бинт косо опускают вниз и ведут вперед к углу нижней челюсти, под подбородком, выходят на противоположной стороне лица. Отсюда начинается вертикальный тур. Он поднимается по щеке перед ушной раковиной, пересека- ет циркулярный тур, проходит теменную область, снова пересекает циркуляр- ный тур и опускается на другой стороне лица перед ушной раковиной. Из под- бородочной области бинт ведут косо вверх на затылочную область и переходят на циркулярные туры. Так повторяют многократно. Чередующиеся циркуляр- ные и вертикальные туры надежно удерживают друг друга и предотвращают сползание повязки. Заканчивают повязку циркулярным туром вокруг головы и завязывают бинт (рис. 4).
Крестообразная повязка на затылок и заднюю поверхность шеи. Повязку начинают с закрепляющих циркулярных туров вокруг головы. Затем от левой ушной раковины бинт идет по затылочной области косо вниз и выходит на противоположной стороне около угла нижней челюсти, огибает спереди шею и, дойдя до левого угла нижней челюсти, направляется по затылочной области косо вверх (пересекаясь при этом с предыдущим косым направлением бинта) к правой ушной раковине. Над ушной раковиной бинт вновь переходит на цир-
кулярный тур. Многократно повторяя указанные туры, повязка надежно за- крывает пораженный участок. Туры бинта пересекаются над пораженной обла- стью. Рисунок ее напоминает восьмерку. Завершают повязку циркулярным ту- ром вокруг головы (рис. 5).
Повязка на один или оба глаза. Глаз – парный орган, работает синхрон- но со вторым. Поэтому при повреждениях глазного яблока одного глаза следу- ет накладывать повязку на оба глаза – бинокулярную. Это необходимо для создания полного покоя пораженному глазу. Если же повреждены придатки глаза, накладывают повязку на один глаз – монокулярную. И ту, и другую по- вязки начинают с закрепляющих циркулярных туров вокруг головы. Бинтова- ние ведется от больного глаза. На глазницу необходимо так наложить вату, чтобы она находилась на одном уровне с переносицей. После закрепляющего тура бинт опускают косо вниз и ведут по затылочной области к ушной рако- вине больной стороны. Выйдя из-под уха, бинт направляют косо вверх, через щеку, закрывают пораженный глаз, переедят на циркулярный тур и все повто- ряют вновь. Чередуя косые направления бинта циркулярными и несколько смещая косые туры по ширине, закрывают полностью повязкой область второ- го глаза. Лучше чередовать оба косых тура с циркулярными и таким образом забинтовать два глаза одновременно, а не поочередно. Повязку заканчивают циркулярным туром вокруг головы и завязывают (рис. 6).
Повязка на ухо - «неаполитанская». Накладывают при повреждениях уха. Начинают с фиксирующих циркулярных туров вокруг головы, затем ходы бин- та на больной стороне, опускаются все ниже и ниже, постепенно закрывая всю область сосцевидного отростка и ушной раковины. Закрепляют повязку вокруг головы круговым туром и завязывают (рис 7).
Пращевидная повязка. При повреждениях носа, губ, подбородка и за- тылочной области применяют пращевидную повязку. Ленту бинта длиной око- ло 1 м разрезают вдоль с обоих концов, оставив неразрезанным участок 12-15 см в середине. Неразрезанный участок бинта кладут поперек лица на нос. Лен- ты пращи перекрещивают в области скуловых костей. В результате верхние
ленты пойдут под ушными раковинами, а нижние над ними. Концы пращи свя- зывают собой на затылке. При наложении пращевидной повязки на подбородок неразрезанный участок бинта кладут на подбородочную область. Нижние лен- ты пращи идут вертикально вверх, перед ушными раковинами к темени, а верхние направляют горизонтально, ниже ушных раковин к затылку. Концы пращи связывают между собой (рис. 8).
Повязки на верхнюю конечностьСпиральная повязка на палец. Повязка накладывается узким бинтом (5 см). Начинают ее с фиксирующих циркулярных туров вокруг запястья. Затем бинт идет по тыльной поверхности кисти к поврежденному пальцу. Бинтуют палец спиральными турами от ногтевой фаланги к основанию, оттуда бинт возвращается по тыльной поверхности к запястью, где и завершается цирку- лярными турами. Такую повязку накладывают на II-V пальцы. На I палец на- кладывают колосовидную повязку. Она также начинается с закрепляющих циркулярных туров вокруг запястья, а затем идет через тыльную часть кисти к ногтевой фаланге. Обогнув ногтевую фалангу, бинт направляют по тыльной стороне к запястью. И так повторяется неоднократно, пока туры бинта, после- довательно чередуясь (палец - запястье) и всякий раз смещаясь по ширине к основанию пальца, полностью не закроют его. Повязка напоминает рисунок колоса. Крепят ее вокруг запястья (рис. 9).
Повязка на кисть - «перчатка». Такую повязку применяют в тех случаях, когда необходимо бинтовать каждый палец в отдельности, например, при об- ширных ожогах, воспалительных или кожных заболеваниях кисти. Начинают повязку с фиксирующих циркулярных туров вокруг лучезапястной области, а затем бинт направляют по тыльной поверхности к ногтевой фаланге V пальца. Спиральными турами закрывают его и возвращаются по тыльной части кисти к запястью. Сделав оборот вокруг запястья, переходят по тыльной поверхности на IV палец. Затем бинтуют III и II пальцы. На I палец накладывают колосо- видную повязку. Переход бинта с пальца на палец осуществляют по тыльной поверхности кисти, ладонная же остается свободной. В законченном виде по-
вязка напоминает перчатку. Необходимо помнить: если переходные туры бу- дут идти по ладони, то при движении пальцев кисти повязка быстро размотает- ся и сползет. Заканчивают повязку циркулярными турами вокруг лучезапяст- ного сустава (рис. 10).
Возвращающаяся повязка на кисть - «варежка». Чтобы закрыть обшир- ную рану кисти и пальцев, накладывают повязку, напоминающую варежку. Она состоит из комбинации возвращающихся и спиральных туров. Начинают повязку с фиксирующих циркулярных туров вокруг лучезапястного сустава, а затем бинт перегибают и направляют по тыльной части кисти к пальцам. Обо- гнув пальцы, бинт ведут по ладонной поверхности к лучезапястной области, а затем его поворачивают и ведут в обратном направлении по тыльной поверх- ности к запястью. В результате неоднократного повторения возвращающихся туров полностью закрывают тыльную и ладонную поверхности и четыре паль- ца кисти. Затем поверх возвращающихся туров накладывают спиральные. От- дельно бинтуют I палец, применяя колосовидную повязку. При обширных ожогах кисти можно также использовать повязку «варежка», однако в этом случае необходимо межпальцевые промежутки проложить марлевыми салфет- ками. Завершают повязку на области лучезапястного сустава (рис.11).
Крестообразная повязка на кисть. При повреждениях лучезапястной об- ласти, тыльной и ладонной поверхностей кисти наиболее целесообразна кре- стообразная (восьмиобразная) повязка. Накладывают ее бинтом шириной 5-7 см. Начинают повязку с фиксирующих циркулярных туров вокруг нижней тре- ти предплечья. Затем бинт направляют косо по тыльной поверхности, обора- чивают им ладонь и вновь переходят на тыльную поверхность кисти. Отсюда бинт идет косо к лучезапястной области и при этом пересекает предыдущий тур. Обогнув лучезапястную область, все туры повторяют вновь. Повязка на- поминает восьмерку. Туры бинта многократно перекрещиваются на тыльной поверхности кисти и надежно закрывают пораженную область. Заканчивают повязку циркулярными турами на нижней трети предплечья (рис. 12).
Спиральная повязка на предплечье. Начинают повязку с циркулярных
фиксирующих туров вокруг лучезапястной области. Затем переходят на спи- ральные туры. При этом каждый последующий ход бинта закрывает наполови- ну предыдущий. Бинт тур за туром продвигается к локтевому суставу и посте- пенно закрывает все предплечье. Такая повязка плохо держится, быстро спол- зает, так как предплечье имеет форму конуса. Для лучшей фиксации спираль- ные туры необходимо чередовать с перегибами бинта. Перегибы делают на од- ной линии с противоположной стороны от повреждения. Для этой же цели вместо перегибов бинта можно применить колосовидную повязку. Завершают бинтование циркулярными турами в верхней трети предплечья.
Повязка на область локтевого сустава. При повреждении мягких тканей в области локтевого сустава (рана, ожог, воспаление) накладывают черепашью повязку - разновидность восьмиобразной (рис. 13). Существуют два равноцен- ных ее варианта - сходящийся и расходящийся. Выбор определяется участком повреждения. Так, при повреждении локтевого сгиба более целесообразна рас- ходящаяся повязка, а при повреждении плеча и предплечья - сходящаяся. Пе- ред наложением повязки руку пострадавшего сгибают под прямым углом в локтевом суставе. При применении сходящегося варианта повязку начинают с фиксирующего тура вокруг предплечья на 10-12 см ниже локтевого сустава. Затем бинт направляют косо вверх на среднюю треть плеча перед локтевой ямкой. Обогнув плечо, бинт опускают косо вниз на предплечье, пересекая пре- дыдущее косое направление. В результате ходы бинта напоминают «восьмер- ку». Восьмиобразные туры при своем повторении каждый раз смещаются на половину ширины бинта в сторону локтевого сустава, постепенно, тур за туром закрывая всю поврежденную область. Последние туры бинта накладывают циркулярно через локтевой сустав. Расходящуюся черепашью повязку начи- нают циркулярными турами через локтевой сгиб, а затем делают восьмиобраз- ные ходы, постепенно смещаясь на половину ширины бинта в стороны плеча и предплечья, так что полосы бинта постепенно расходятся и закрывают повреж- денную область. Туры бинта многократно перекрещиваются на сгибательной поверхности сустава. Завершают повязку наложением циркулярных туров во-
круг плеча. Черепашья повязка не сползает и надежно удерживает локтевой сустав в согнутом положении. Однако многократно пересекающиеся туры бин- та в локтевой ямке сдавливают сосуды и могут привести к развитию отека предплечья и кисти. В этом случае лучше применить повязку типа «вожжи», которую чаще накладывают детям. Начинают ее 4-5 полностью повторяющими друг друга восьмиобразными турами, направляющимися от средней трети предплечья к средней трети плеча. Ленты бинта не соприкасаются с локтевой ямкой, а отстоят от нее на некотором расстоянии. Восьмиобразные туры за- щищают локтевую ямку от сдавления и хорошо удерживают локтевой сустав в положении сгибания. Поверх восьмиобразных туров накладывают обычную спиральную повязку, которая и закроет поврежденный участок.
Колосовидная повязка на плечевой сустав. На область плечевого сустава при ранениях мягких тканей, воспалительных процессах и ожогах накладыва- ют колосовидную повязку. Ее с успехом можно применить и при ранениях об- ласти ключицы и надплечья, а также для фиксации шины при переломе плеча или закреплении перевязочного материала окклюзионной повязки при откры- том пневмотораксе в подключичной области. Повязку начинают с циркуляр- ных фиксирующих туров в верхней трети плеча, затем бинт идет по спине к подмышечной впадине противоположной стороны. Оттуда бинт ведут по груди к плечу. Обернув его, выводят из подмышечной области и направляют вверх (пересекая при этом предыдущее направление бинта по груди) к плечевому суставу поврежденной стороны. Обогнув сустав, направляются вновь по спине к подмышечной области противоположной стороны. Ходы бинта, постепенно смещаясь вверх, полностью закрывают верхнюю треть плеча, область плечево- го сустава и надплечье. Завершенная повязка напоминает рисунок колоса. За- канчивают повязку циркулярными турами на средней трети плеча (рис 14).
Спиральная повязка на плечо. При повреждении мягких тканей плеча (рана, ожог, воспаление) накладывают спиральную повязку. Начинают ее с пе- риферии фиксирующими циркулярными турами, а затем переходят на спи- ральные. Заканчивают бинтование циркулярными турами. Если повреждения
небольшие, можно ограничиться наложением циркулярной повязки. Плечо имеет форму цилиндра, а поэтому повязка легко смещается книзу или прово- рачивается вокруг плеча. Для закрепления повязки необходимо кожу плеча в неповрежденном месте смазать клеолом.
Повязки на грудную клетку и животПовязка Дезо показана в тех случаях, когда необходимо фиксировать ру- ку к туловищу - при вывихе головки плечевой кости, при закрытом переломе ключицы. При отсутствии шин данная повязка может служить средством транспортной иммобилизации. Перед наложением повязки в подмышечную ямку с больной стороны вкладывают ватно-марлевый валик, руку сгибают в локтевом суставе под прямым углом и прижимают к туловищу. Первым туром плотно прибинтовывают плечо поврежденной стороны к туловищу. Этот тур всегда направлен от подмышечной впадины здоровой стороны к плечу повре- жденной стороны. После первого кругового тура вокруг грудной клетки начи- нается второй тур также из подмышечной ямки здоровой стороны и направля- ют косо вверх к надплечью поврежденной стороны. Обогнув надплечье, бинт опускается сзади до предплечья. Третий тур - обойдя предплечье, бинт направ- ляют спереди косо вверх в подмышечную ямку здоровой стороны, а оттуда - косо вверх по спине к надплечью поврежденной стороны. Четвертый тур - обо- гнув надплечье, бинт опускают спереди до предплечья, обойдя его, направляют бинт косо вверх по спине к подмышечной впадине здоровой стороны, далее бинтование повторяется в той же последовательности (рис. 15).
Для лучшего запоминания направлений бинта и последовательности че- редования четырех туров наложение повязки можно свести к следующим че- тырем этапам: «подмышка - плечо», «подмышка - надплечье», «предплечье - подмышка», «надплечье - предплечье».
Правильно наложенная повязка хорошо фиксирует поврежденную ко- нечность. По внешнему виду она напоминает треугольник, вершина которого направлена в здоровую подмышечную область, а основание - в сторону повре- жденной конечности. Чтобы повязка хорошо и длительно держалась, необхо-
димо прошить место пересечения первого и четвертого туров спереди и сзади.
Спиральная (фиксирующая) повязка на грудную клетку. При ранениях грудной клетки, переломах ребер применяют не просто спиральную повязку, а с элементами фиксации, так как обычная спиральная повязка на грудной клетке долго не продержится из-за ее формы - усеченный конус, сужающийся книзу. Перед наложением повязки отрезают бинт длиной около 1,5 м. Эту ленту пере- брасывают серединой через надплечье с тем расчетом, чтобы концы ее спуска- лись косо вниз на противоположные стороны тела. Поверх переброшенной ленты накладывают спиральную повязку широким (14 см) бинтом. Бинтуют снизу вверх до подмышечных впадин. После завершения бинтования свобод- ные концы переброшенной ленты связывают на противоположном надплечье. Это предотвращает сползание повязки вниз, т. е. фиксирует спиральные туры.
Окклюзионная повязка. При открытом пневмотораксе, когда плевральная полость сообщается с внешней средой, необходимо наложить воздухонепро- ницаемую повязку, делающую открытый пневмоторакс закрытым и предот- вращающую поступление воздуха извне в плевральную полость. Такой по- вязкой является окклюзионная, или герметическая. Для создания герметично- сти применяют воздухонепроницаемый материал: наружную прорезиненную оболочку от ППМ, клеенку, целлофан, резиновую перчатку, вощеную бумагу, полиэтиленовую пленку. Накладывается повязка следующим образом. Если под рукой окажется ППМ, то на рану накладывают его прорезиненную обо- лочку внутренней стороной без предварительной прокладки марлевой салфет- кой, так как внутренняя поверхность оболочки стерильна. Поверх нее кладут большой комок ваты, и все это плотно прибинтовывают к грудной клетке. Если ППМ нет, тогда можно применить нестерильный воздухонепроницаемый ма- териал. В таком случае рану сначала закрывают стерильной марлевой салфет- кой, затем кладут воздухонепроницаемый материал (значительно больших размеров, чем марлевая салфетка), а сверху - комок ваты. Все это плотно при- бинтовывают. Надежную герметичность можно создать с помощью лейкопла- стыря, полоски которого черепицеобразно укладываются на рану, или ватно-
марлевого тампона, обильно смазанного стерильным вазелином или другой не- раздражающей мазью. В зависимости от места расположения раны применяют различные способы фиксации окклюзионной повязки. Так, если рана распола- гается на ровне I-III ребра, в области ключицы или сзади в области лопатки, то наиболее надежно зафиксирует перевязочный материал колосовидная повязка, накладываемая на область плечевого сустава. Если же повреждение располага- ется ниже, тогда лучшим способом закрепления перевязочного материала бу- дет спиральная фиксирующая повязка на грудную клетку.
Повязку на молочную железу применяют при ранениях молочной желе- зы, ожогах, гнойном воспалении (мастит). Начищают повязку с циркулярных туров вокруг грудной клетки под лодочными железами. Бинтуют слева напра- во, если повреждена правая молочная железа, и наоборот, если - левая. Второй тур идет от основания больной железы косо вверх на надплечье здоровой сто- роны. Этим туром железа как бы приподнимается бинтом. Со здорового над- плечья бинт направляется по спине косо вниз к подмышечной ямке больной стороны. Третий тур начинается от подмышечной впадины, идет косо вниз к первому туру, с которым и сливается. Третий тур закрывает наружную часть железы снизу, а второй – внутреннюю снизу. Все яри тура повторяются в той же последовательности.
Второй и третий туры, постепенно смещаясь друг к другу, Закрывают всю железу, оставляя свободным лишь сосок. При бинтовании необходимо следить, чтобы железа была приподнята: это улучшает ее кровообращение. Бинт не следует натягивать, раскатывать нужно эластично, в противном случае он пережмет железу, что приведет к застойным изменениям. Необходимо пом- нить, что бинт должен только поддерживать железу в нужном положении, ко- торое ей придают рукой (рис. 16).
Крестообразную повязку на грудную клетку накладывают при повреж- дении мягких тканей груди или спины (ожог, раны, воспаление). Начинается повязка с закрепляющих циркулярных туров нижнего отдела грудной клетки. Затем бинт от правой боковой поверхности грудной клетки идет спереди косо
вверх к левому надплечью. Огибает его и по спине опускается косо вниз к пра- вому боку. Оттуда бинт направляется горизонтально по передней поверхности груди к левому боку. Обогнув его, идет по спине косо вверх к правому надпле- чью (пересекая на спине предыдущее косое направление), а оттуда направля- ется спереди косо вниз к левому боку и также пересекает предыдущее косое направление, только теперь спереди. Обогнув левый бок, бинт идет по спине горизонтально к правому боку. Затем все повторяется сначала. Повязка завер- шается горизонтальным туром в нижнем отделе грудной клетки (рис. 17).
Повязки на живот. В связи с тем, что повязки на область живота требуют много бинтов, трудоемки при наложении, легко загрязняются, чаще использу- ют асептические наклейки, т. е. клеоловые или лейкопластырные повязки с до- полнительной фиксацией ретиластом. Однако в тех случаях, когда происходит обильное гнойное или другие выделения (кишечные, мочевые, каловые свищи, в рану введены тампоны или дренажи), без хорошей бинтовой повязки не обойтись. На живот накладывают циркулярную и спиральную повязки широ- ким (14 см) бинтом. Для того чтобы она не сползала и не прокручивалась во- круг туловища, ее закрепляют за верхнюю треть одного из бедер. Чтобы легче подводить бинт под спину, при бинтовании рекомендуется подкладывать под крестец валик или подставку.
Повязки на нижнюю конечностьПовязка на тазобедренную область. Если повреждены мягкие ткани в подвздошной, паховой областях и верхней трети бедра, накладывают колосо- видную повязку. При этом пострадавший лежит на спине и приподнимает нижнюю часть туловища, опираясь здоровой ногой о перевязочный стол. Еще лучше, если под крестец подложить валик. Нога с поврежденной стороны должна быть максимально выпрямлена. Накладывают повязку широким бин- том. Начинают ее с закрепляющих туров вокруг талии, а затем переходят на бедро. Обойдя бинтом бедро по задней поверхности, поднимаются спереди на живот и вновь переходят на первый тур вокруг талии. Каждый раз смещая ту- ры бинта вверх или вниз на половину ширины его, закрывают всю поврежден-
ную область (подвздошную, паховую, тазобедренную и верхнюю треть бедра). Такая повязка прочно фиксирует поврежденную область, не сползает и не про- кручивается, рисунок ее напоминает колос. Заканчивают повязку циркулярным туром вокруг талии.
Повязка на промежность. При повреждении промежности, половых ор- ганов, воспалительных процессах (проктит, парапроктит) накладывают Т- образную повязку на промежность двумя бинтами (рис. 18). По технике испол- нения она напоминает I повязку «шапка Гиппократа». Здесь также сочетаются циркулярные и возвращающиеся туры. Начинают повязку с циркулярного тура вокруг талии. Другой бинт ведут от циркулярного тура спереди вниз на про- межность, огибают ее, поднимаются вверх по крестцу и пересекают циркуляр- ный тур сзади. После этого первым бинтом, направленным вокруг талии, за- крепляют предыдущий возвращающийся тур. Таким образом, туры первого и второго бинтов последовательно чередуются между собой, при этом возвра- щающиеся туры каждый раз смещаются по ширине влево и вправо, закрывают полностью промежность и половые органы. Кроме того, туры второго бинта каждый раз закрепляются первым, что создает надежность и прочность фикса- ции. Завершают повязку вокруг талии.
У многих больных, кроме гнойных и кровавых ран промежности, могут быть каловые и мочевые свищи. Наложение Т-образной повязки у таких боль- ных связано с особыми трудностями, так как моча выделяется непрерывно, по- вязки промокают, кожа вокруг раны раздражается и изъязвляется. Больные ну- ждаются в частой смене повязок, что не всегда возможно. В этом случае можно применить более простую повязку на промежность - пращевидную (рис.19). Одну ленту бинта прочно завязывают вокруг талии в виде пояса. Из другой ленты широкого бинта длиной 1 м изготавливают пращу, т. е. разрезают бинт с обоих концов вдоль, оставив неразрезанной середину - около 20 см. Уклады- вают на неразрезанный участок перевязочный материал и проводят эту ленту через промежность таким образом, чтобы неразрезанный участок оказался на промежности, плотно подтягивают повязку кверху и привязывают к поясу спе-
реди и сзади в двух точках.
Повязка на бедро. При повреждении мягких тканей верхней трети бедра накладывают колосовидную повязку, которая описана выше. В случае же, ко- гда необходимо забинтовать среднюю и нижнюю треть бедра, накладывают спиральную повязку. Начинают ее с закрепляющих циркулярных туров в ниж- ней трети бедра, а затем переходят на спиральные и, каждый раз смещаясь на половину ширины бинта, продвигаются вверх. Из-за конусовидной формы это- го сегмента конечности повязка держится плохо, особенно если больной ходит. Для лучшей фиксации можно смазать кожу клеолом. Надежно удерживают по- вязку на ноге и предотвращают от сползания перегибы бинта. Их следует де- лать по одной линии и на противоположной стороне от повреждения. Завер- шают повязку циркулярными турами в верхней трети бедра (рис. 20).
Повязка на коленный сустав. При повреждении мягких тканей области коленного сустава накладывают черепашью повязку. Осуществляют ее так же, как и повязку на локтевой сустав, только ногу в коленном суставе сгибают под небольшим углом. Можно воспользоваться сходящимся или расходящимся ва- риантом - в зависимости от места повреждения. При повреждении области надколенника и подколенной ямки лучше воспользоваться расходящимся ва- риантом, а если рана располагается на бедре или голени, то желательно накла- дывать сходящийся вариант. Сходящуюся черепашью повязку начинают с за- крепляющих циркулярных туров на верхней трети голени, а затем переходят через подколенную ямку на нижнюю треть бедра. Обогнув бедро, опять через подколенную ямку переходят на голень. Так, последовательно чередуя (бедро - голень) и каждый раз смещаясь на половину ширины бинта к надколеннику, забинтовывают всю поврежденную область. Завершают повязку циркулярны- ми турами через надколенник. Расходящийся вариант начинают с циркулярных туров в области надколенника, а затем бинт, последовательно закрывая бедро и голень и каждый раз смещаясь на половину ширины бинта, расходится к пери- ферии. Завершается повязка циркулярными турами на голени.
Повязка на голень. При ранениях мягких тканей голени, ожогах и воспа-
лительных процессах накладывают спиральную повязку с перегибами анало- гично повязке на бедро или колосовидную повязку. Начинают повязку цир- кулярными турами с периферии от голеностопного сустава, а заем переходят на спиральный тип бинтовой повязки и направляются к коленному суставу. За- вершают повязку циркулярными турами в верхней трети голени.
Повязка на голеностопный сустав. При повреждении связочного аппара- та голеностопного сустава, при ранении мягких тканей этой области наклады- вают восьмиобразную повязку (крестообразную) (рис. 21). Начинают ее с фик- сирующих циркулярных туров вокруг нижней трети голени, затем переходят на стопу в косом направлении по тыльной поверхности и направляются косо к голени, пересекая предыдущий косой ход бинта. Обогнув голень, вновь выхо- дят на тыл стопы. Такие восьмиобразные туры многократно повторяются. Пя- точная область свободной от бинта. Эта повязка хорошо закрепляет связочный аппарат голеностопного сустава. Завершается повязка циркулярными турами в нижней трети голени. При бинтовании необходимо следить, чтобы стопа не отвисала, а находилась под прямым углом по отношению к голени. Если таким способом не удается удержать стопу, тогда необходимо захватить перекрещи- вающимся туром большой палец или провести бинт у основания всех пальцев по подошвенной стороне, а уж затем поверх них накладывать описанную выше повязку.
Повязка на стопу. При ожогах, отморожениях и обширных ранениях мягких тканей стопы накладывают повязку «босоножка», или «носок» (рис. 22). Повязка состоит из комбинации возвращающихся и спиральных туров. Начинают ее с закрепляющих циркулярных туров над голеностопным суста- вом, а затем накладывают несколько круговых ходов по боковым поверх- ностям стопы, направленных от пятки к пальцам. После этого спиральными турами, начиная с пальцев, продвигаются к пятке и забинтовывают всю стопу. Повязку заканчивают циркулярными турами вокруг голеностопного сустава.
ГИПСОВЫЕ ПОВЯЗКИГипс (сульфат кальция) - мелкодисперсный порошок белого цвета без за- паха. При соединении с водой образует кашицеобразную массу, а спустя 7-10 мин. приобретает каменистую плотность. Это свойство используют при нало- жении гипсовых повязок, которые хорошо удерживают в неподвижном со- стоянии сопоставленные костные отломки. Перед наложением гипсовой повяз- ки следует проверить качество гипса. Для этой цели существуют пробы на схватываемостъ и влажность. Их осуществляют следующим образом:
Гипсовый порошок смешивают с водой в соотношении 1:1 и из гипсо- вой каши скатывают шарик. Через 7-10 мин он должен затвердеть. Если при падении гипсового шарика на пол с высоты 1 м он не разбился на мелкие ку- сочки, значит, гипс имеет хорошие схватывающие качества.
Порошок гипса берут рукой и сильно сжимают в кулаке. Разжимают пальцы. Если гипс рассыпался на ладони в порошок, то значит он сухой. Ес- ли же гипс спрессовался в результате сжатия в длинную полоску, повто- ряющую конфигурацию сжатой кисти и не рассыпается, то значит он влаж- ный и его следует прокалить при температуре не выше 120°.
Для приготовление гипсовых бинтов и лонгет применяют узкие (10 см), средние (15 см) и широкие (20 см) бинты из белой марли. Стол для приготов- ления гипсовых бинтов застилают клеёнкой. Раскатывают на нем бинт на- сколько позволяет длина стола. Равномерно посыпают бинт гипсовым порош- ком. Придерживая левой рукой конец бинта, ладонью правой втирают порошок в ячейки бинта. Затем вновь посыпают гипсом и ребром правой ладони равно- мерно распределяют порошок по бинту. Толщина слоя должна составлять примерно 3 мм. Нагипсованный бинт рыхло сворачивают, следя за тем, чтобы гипсовый порошок не высыпался. Толщина такой скатки 5-7 см. Затем раска- тывают следующую часть бинта и таким же образом прогипсовывают. Общая длина гипсового бинта не должна превышать 3 м. При такой длине гипс хоро- шо промокает и удобен в работе. Заготовленные впрок гипсовые бинты укла- дывают в шкаф, имеющий несколько секций для бинтов разной ширины. Кро-
ме гипсовых бинтов готовят и гипсовые лонгеты - многослойные прогипсован- ные бинтовые полосы длиной 50, 75 и 100 см. Для этого раскатывают на гипсо- вом столе бинт на необходимую длину. Посыпают его гипсовым порошком и равномерно распределяют гипс ладонью по всей длине. Затем над первым сло- ем вновь раскатывают бинт на первоначальную длину и также прогипсовыва- ют. Лонгеты, как правило, состоят из 6-10 прогипсованных слоев бинта. Гото- вую лонгету рыхло скатывают с обоих концов к середине и помещают в шкаф для хранения. В отдельных случаях можно готовить лонгеты индивидуальной длины.
Виды гипсовых повязок. Для лечебной иммобилизации применяют, как правило, три вида гипсовых повязок — циркулярные, лонгетные и лонгетно- циркулярные. Циркулярные, или круговые, гипсовые повязки покрывают ко- нечность и туловище по всей окружности. Такие повязки надежно фиксируют части тела в неподвижном положении. Недостаток этих повязок в том, что они громоздкие, тяжелые и не дают возможности производить туалет загипсован- ных участков, кроме того, под повязкой могут образовываться пролежни. Про- тяженность гипсовой повязки зависит от локализации и характера поврежде- ния. В зависимости от места наложения различают следующие повязки: гипсо- вый воротник (для фиксации шейного отдела), корсет (накладывают на туло- вище для фиксации позвоночника), торакобрахиальная повязка (накладывают на туловище и верхнюю конечность при повреждении плеча и плечевого сус- тава, циркулярная повязка на предплечье и плечо - применяется при переломах костей предплечья), кокситная повязка (накладывают на нижнюю половину туловища и нижнюю конечность при заболеваниях и повреждениях тазобед- ренного сустава и бедра) и «сапожок» (для иммобилизации стопы и голено- стопного сустава накладывается повязка до коленного сустава).
Перечисленные циркулярные повязки могут быть: окончатыми, в кото- рых предусмотрено одно или несколько окон для наблюдения за ожогами, ра- нами или воспалением; мостовидными - 2-3 металлические дуги перебрасыва- ются над участком конечности (где не должно быть гипсовой повязки) и тща-
тельно вгипсовываются в центральную и периферическую части циркулярной повязки, участок конечности без гипса служит для различных манипуляций и перевязок; со стременем - в этом случае металлическую скобу (стремя) вгипсо- вывают в подошвенную область циркулярной повязки, и больной, которому разрешена нагрузка на больную ногу, при ходьбе опирается : на стремя, сохра- няя при этом повязку от разрушения.
Лонгетные повязки, как правило, накладывают по задней поверхности конечностей и в отличие от циркулярных являются съемными. Лонгета охва- тывает конечность в виде желоба на 1/2 или 2/3 ее окружности и плотно при- бинтовывается к ней марлевым бинтом. Такая гипсовая повязка создает доста- точно прочную иммобилизацию. Она особенно удобна в остром периоде трав- мы, когда необходимо предупредить осложнения, связанные с появлением оте- ка. Разновидностью лонгетной повязки является гипсовая кроватка. Ее накла- дывают на заднюю поверхность туловища и предназначают для длительного лежания больного в ней. Применяют ее при деформации, травме и туберкулезе позвоночника.
Лонгетно-циркулярные повязки являются комбинацией двух предыду- щих, т. е. в этом случае лонгеты укрепляются не мягким марлевым бинтом, а гипсовым, что обеспечивает высокую степень прочности и уменьшает опас- ность нарушения кровообращения.
Правила наложения гипсовых повязок:
Заранее подготовить все необходимое (в нужном количестве гипсо- вые бинты, лонгеты, марлевые бинты, гипсовый порошок, чернильный ка- рандаш). На подставке устанавливают эмалированный таз с теплой водой.
Часть тела, на которую накладывают гипсовую повязку, должна быть вымыта.
При наложении гипсовой повязки необходимо придать больному та- кое положение, чтобы к поврежденной части тела был свободный доступ.
Поврежденной конечности следует придать функционально выгодное положение.
При гипсовании помощник осуществляет вытяжение конечности и удерживает ее строго неподвижно.
Гипсуемую часть тела удерживают всей ладонью, а не пальцами, ко- торые могут вдавиться в еще незатвердевший гипс.
Повязка должна плотно прилегать к гипсуемой части тела и в то же время не сдавливать ее, обеспечивая нормальное кровообращение.
При переломах предплечья и голени, для достижения полного покоя, необходимо фиксировать два сустава, выше и ниже перелома, а при перело- мах плеча и бедра - три.
Каждым туром гипсового бинта закрывают на 2/3 предыдущий; бинт продвигается от периферии к центру. Его не следует перегибать; во избежа- ние образования складок, бинт лучше разрезать и расправлять.
Туры бинта необходимо тщательно разглаживать и моделировать в соответствии с контурами гипсуемой части тела, особенно тщательно следу- ет моделировать костные выступы (лодыжки, надколенник, гребень под- вздошной кости, углы лопаток и др.).
Над суставами гипсовую повязку следует подкрепить до- полнительными турами бинта.
Для предупреждения образования пролежней в тех местах, где име- ются костные выступы, необходимо подложить вату.
Для наблюдения за поврежденной конечностью пальцы кисти и сто- пы не загипсовывают, т. е. они остаются открытыми.
Повязка должна быть гладкой, с хорошо обработанными краями. 15.Завершается наложение повязки моделированием ее гипсовой кашей
или сухим порошком гипса.
После наложения повязки необходимо сделать маркировку на гипсе чернильным карандашом: нарисовать схему стояния костных отломков по- сле репозиции, написать дату травмы, дату наложения гипсовой повязки и предполагаемую дату снятия повязки.
Переносить больного из гипсового кабинета в палату после наложе-
ния повязки нужно после затвердения гипса, т. е. через 25-30 мин.
Перед укладыванием больного на койку под матрац необходимо под- ложить щит чтобы предупредить деформацию гипсовой повязки.
Техника наложения гипсовых повязок. Все участвующие в наложении гипсов повязок надевают клеенчатые фартуки и резиновые перчат. После за- вершения необходимых манипуляций (репозиции костных отломков, вправле- ние вывиха, пункция сустава, первичная хирургическая обработка раны и др.) конечности придают нужное положение и приступают к гипсованию. Для это- го гипсовые бинты и лонгеты замачивают в теплой воде, налитой в эмалиро- ванный таз. Вода должна полностью покрывать опушенный в таз прогипсован- ный бинт. Как только бинт полностью промокнет, на что указывает прекраще- ние выделения пузырьков воздуха, его вынимают двумя руками из воды и слегка отжимают не выкручивая.
При наложение циркулярной гипсовой повязки производят круговое бинтование. Бинт направляется от периферии (от пальцев) к центру. Бинтуют без натяжения, без складок, не перекручивая бинт и каждый раз частично за- крывают предыдущие туры. Первые 2-3 хода укладывают друг на друга, а по- следующие – спирально. Как только был вынут один бинт, необходимо опус- тить в таз с теплой водой следующий прогипсованный бинт. По мере наклады- вания повязки ее тщательно разглаживают и моделируют, притирая каждый последующий тур гипсовой кашей. Для получения прочной повязки достаточ- на 6-10 слоев псового бинта. Заканчивают повязку отгибанием и выравнивани- ем краев, а всю повязку покрывают гипсовое кашей, которой всегда достаточно на дне таза. Гипсовая каша укрепляет наружные слои бинта и делает повязку гладкой. На еще влажной гипсовой повязке делают необходимые надписи чер- нильным карандашом. Повязка затвердевает через 20-30 минут. Для ускорения высыхания можно обогревать повязку электрическими лампами или обложить грелками.
При наложение лонгетной повязки готовую гипсовую лонгету также за- мачивают в теплой воде, слегка отжимают и аккуратно расправляют на столе
или разглаживают на весу над тазом двумя ладонями. Накладывают лонгету, как правило, на верхнюю конечность по разгибательной поверхности, а на нижнюю - по сгибательной. В области изгиба (локтевой или голеностопный суставы) лонгету надрезают и ее избытки накладывают друг на друга. Вырав- нивают края и тщательно моделируют гипсовой кашей всю лонгету. В готовом виде лонгета приобретает форму желоба, повторяющего конфигурацию данно- го сегмента конечности, и должна охватывать 1/2, или 2/3 ее окружности. Лон- гету фиксируют к поврежденной конечности мягким марлевым бинтом спи- ральными турами, начиная от периферии. Пальцы кисти и стопы остаются сво- бодными от повязки для контроля. Кроме того, верхнюю конечность необхо- димо подвесить на ленту бинта, которую пропускают через шею и предплечье. После завершения гипсования руки моют и протирают для смягчения кожи смесью: глицерин, этиловый и нашатырный спирт в соотношении 3:2:1.
Для снятия гипсовых повязок применяют специальные инструменты: для рассечения повязки используют пилку, нож, ножницы Штилля, а для отги- бания разрезанных краев повязки - клювовидные щипцы Вольфа и гипсорас- ширитель Кнорре. Перед снятием гипсовую повязку необходимо размочить по ходу будущего разреза горячей водой или раствором поваренной соли. Для за- щиты кожи под гипс следует подкладывать металлическую лопаточку или шпатель. По намеченной линии гипс надрезают ножом, а вогнутую часть луч- ше всего надрезать пилкой. Под край повязки подводят браншу ножниц и рас- секают ими повязку по линии надреза. Когда повязка рассечена по всей длине, в образовавшуюся щель вводят бранши гипсорасширителя и разводят края по- вязки, а затем отгибают с помощью клювовидных щипцов. После этого края окончательно разводят руками и повязку снимают. Все манипуляции необхо- димо делать осторожно, чтобы не повредить кожу, не причинить боли и не на- рушить костную мозоль. После снятия гипсовой повязки конечность необхо- димо обмыть теплой водой с мылом и вытереть полотенцем.
Снятие гипсовой лонгетной повязки начинают разматыванием верхних слоев мягкого бинта. Затем с помощью пуговчатых ножниц или ножниц Купе-
ра рассекают между краями лонгеты остальные слои бинта. После рассечения марлевых бинтов края лонгеты отгибают клювовидными щипцами. Затем ру- ками разводят их на ширину конечности и осторожно снимают лонгету. Ко- нечность обмывают теплой водой и протирают полотенцем.
ТРАНСПОРТНАЯ ИММОБИЛИЗАЦИЯТранспортная иммобилизация (лат. «immobilis» – неподвижный) – соз- дание неподвижности (покоя) поврежденной части тела с помощью транс- портных шин или подручных средств на время необходимое для транспорти- ровки пострадавшего (раненного) с места получения травмы (поля боя) в ле- чебное учреждение. Транспортная иммобилизация осуществляется непосред- ственно на месте происшествия. Переноска пострадавшего с переломами и обширными повреждениями, даже на короткое расстояние, без хорошей транспортной иммобилизации опасна и недопустима. Своевременно и пра- вильно выполненная транспортная иммобилизация является важнейшим ме- роприятием первой помощи при огнестрельных, открытых и закрытых пере- ломах, обширных повреждениях мягких тканей, повреждениях суставов, со- судов и нервных стволов. Отсутствие иммобилизации, во время транспорти- ровки, может привести к развитию тяжелых осложнений (травматический шок, кровотечение и др.), а в некоторых случаях и к гибели пострадавшего.
Средства транспортной иммобилизацииОсновным средством транспортной иммобилизации являются различ- ные шины. Различают средства транспортной иммобилизации стандартные, нестандартные и импровизированные (из подручных средств). Стандартные транспортные шины – это средства иммобилизации промышленного изго- товления. Ими оснащены медицинские учреждения и медицинская служба ВС РФ. В настоящее время широко применяются: шины фанерные, шины ле- стничные, шины Дитерихса, шины пластмассовые плащевидные. К стандарт- ным транспортным шинам также относятся: шины медицинские пневматиче- ские (рис. 23, 24), шины пластмассовые (рис. 25), носилки иммобилизующие вакуумные (рис. 26, 27). Нестандартные транспортные шины – эти шины
медицинской промышленностью не выпускаются и применяются в отдель- ных лечебных учреждениях (шина Еланского и др.) (рис.28). Импровизиро- ванные шины изготавливаются из различных подручных средств (рис. 29).
Если под руками нет никаких стандартных и подручных средств, транспортную иммобилизацию осуществляют прибинтовав верхнюю конеч- ность к туловищу, а поврежденную нижнюю конечность – к неповрежден- ной. Сделанная примитивным способом иммобилизация должна быть при первой возможности заменена более совершенными стандартными шинами.
Стандартные транспортные шины. Фанерная шина изготовляется из листовой фанеры, изогнутой в виде желоба (рис. 30). Выпускают фанерные шины длиной 125 см. и 70 см. Они дешевы, имеют небольшой вес, но из-за отсутствия пластичности их нельзя отмоделировать по форме конечности и осуществить надежную фиксацию. Используются в основном для иммобили- зации лучезапястного сустава, кисти и как боковые добавочные шины.
Подбирают шину необходимой длины. Если требуется ее укоротить, ножом рассекают поверхностные слои фанеры с обеих сторон и уложив, на- пример, на край стола по линии надреза, отламывают кусок шины необходи- мой длинны. Затем по вогнутой поверхности укладывают слой серой ваты, накладывают шину на поврежденную конечность и прибинтовывают.
Шина лестничная (Крамера) представляет собой металлическую рамку в виде прямоугольника из проволоки диаметром 5 мм, на которую в попереч- ном направлении в виде лесенки с промежутком 3 см натянута более тонкая проволока диаметром 2 мм (рис. 31). Лестничные шины выпускаются длиной 120 см, шириной 11 см, весом 0,5 кг и длиной 80 см, шириной 8 см, весом 0,4 кг. Шина легко моделируется, обладает высокой пластичностью, легко де- зинфицируется. Лестничные шины необходимо заранее подготовить к при- менению. Для этого, шина на всем протяжении должна быть укрыта несколь- кими слоями серой компрессной ваты, которая удерживается на шине марле- вым бинтом. В некоторых случаях используют заранее приготовленные ват- но-марлевые прокладки соответствующих размеров.
Сначала подбирают подготовленную к применению шину нужной длинны. При необходимости укоротить шину ненужный участок ее подгиба- ют. Если же необходимо иметь более длинную шину, то две лестничные ши- ны связывают друг с другом, наложив конец одной на другую. Затем шину моделируют, соответственно поврежденной части тела, прикладывают к ней и прибинтовывают.
Шина транспортная для нижней конечности (Дитерихса) обеспечивает обездвиживание всей нижней конечности с одновременным ее вытяжением. Применяется при переломах бедра, повреждениях в тазобедренном и колен- ном суставах. Шина изготовлена из дерева, в сложенном виде имеет длину 115 мм, вес 1,6 кг. Шина состоит из двух раздвижных дощатых бранш (на- ружной и внутренней), фанерной подошвы, палочки-закрутки и двух матер- чатых ремней (рис. 32). Наружная бранша – длинная, накладывается на на- ружную боковую поверхность ноги и туловища. Внутренняя – короткая, на- кладывается на внутреннюю боковую поверхность ноги. Каждая из бранш состоит из двух планок (верхней и нижней) шириной по 8 см, наложенных одна на другую. Нижняя планка каждой бранши имеет металлическую скобу, благодаря чему может скользить вдоль верхней планки, не отрываясь от нее.
На верхней планке каждой бранши имеются: поперечная перекладина – накостыльник, для упора в подмышечную область и промежность; парные прорези для проведения фиксирующих ремней или косынок, с помощью ко- торых шина прикрепляется к туловищу и бедру; гвоздь-шпенек, который расположен у нижнего конца верхней планки. На нижней планке в середине имеется ряд отверстий. Шпенек и отверстия предназначены для удлинения или укорочения шины в зависимости от роста пострадавшего.
К нижней планке внутренней бранши прикреплена шарнирами попе- речная дощечка с отверстием диаметром 2,5 см в центре. Фанерная подошва шины на нижней поверхности имеет проволочную рамку, которая выступает по обе стороны подошвы в виде прямоугольных ушек. Деревянная палочка- закрутка длиной 15 см, имеет посередине выточку.
Техника применения шины Дитерихса (рис. 33).
Подготавливают боковые деревянные бранши: планки каждой бран- ши раздвигают на такую длину, чтобы наружная бранша упиралась накос- тыльником в подмышечную область, внутренняя – в промежность, а их ниж- ние концы выступали ниже стопы на 15 – 20 см; верхнюю и нижнюю планки каждой бранши соединяют с помощью гвоздя-шпенька, место соединения обматывают куском бинта (если этого не сделать, то во время транспорти- ровки шпенек может выскочить из отверстия в нижней планке и тогда обе планки бранши сместятся по длине); накостыльники и внутреннюю поверх- ность обеих бранш обкладывают толстым слоем серой ваты, которую при- бинтовывают к шине (возможно применение заранее приготовленных ватно- марлевых полос с пришитыми к ним завязками), особенно важно чтобы ваты было достаточно в местах соприкосновения с костными выступами таза, та- зобедренного и коленного суставов, лодыжек.
Фанерную подошву плотно прибинтовывают к обуви на стопе вось- миобразными турами бинта вокруг голеностопного сустава. Если обувь на стопе отсутствует, голеностопный сустав и стопу покрывают толстым слоем ваты, фиксируют ее марлевым бинтом и только после этого прибинтовывают фанерную подошву.
По задней поверхности ноги укладывают тщательно отмоделирован- ную лестничную шину, чтобы предупредить провисание голени, и укрепляют ее спиральной повязкой. На участке, соответствующем подколенной области, лестничную шину выгибают таким образом, чтобы придать конечности по- ложение незначительного сгибания в коленном суставе.
Нижние концы наружной и внутренней бранш проводят через прово- лочные скобы фанерной подошвы и соединяют их с помощью подвижной поперечной дощечки внутренней бранши. После этого прикладывают бран- ши к боковым поверхностям нижней конечности и туловищу. Накостыльник внутренней бранши должен упираться в область промежности, а наружной – в подмышечную область. Тщательно уложив обе бранши, шину плотно при-
крепляют к туловищу специальными матерчатыми ремнями, брючным рем- нем или медицинскими косынками. К самой же ноге шина пока не прибинто- вывается.
Приступают к вытяжению ноги. Для этого прочный шнур или бечев- ку, укрепленные за металлическую рамку на фанерной подошве, пропускают через отверстие в подвижной части внутренней бранши. В петлю шнура вставляют палочку-закрутку. Осторожно производят вытяжение поврежден- ной ноги руками по длине. Вытяжение производят до тех пор, пока накос- тыльники плотно не упрутся в подмышечную впадину и промежность, а дли- на поврежденной конечности не будет равна длине здоровой. Шнур укорачи- вают скручиванием, чтобы удержать поврежденную конечность в вытянутом состоянии. Деревянную закрутку фиксируют за выступающий край наруж- ной бранши.
После вытяжения шину плотно прибинтовывают к конечности мар- левыми бинтами.
Ошибки при наложении шины Дитерихса: накладывание шины до при- бинтовывания подошвы; фиксация шины без ватных прокладок или недоста- точного количества ваты в местах костных выступов; недостаточное модели- рование лестничной шины - отсутствует углубление для икроножной мышцы и выгибание шины в подколенной области; прикрепление шины к туловищу без использования ремней, медицинских косынок и парных прорезей в верх- них планках бранш; недостаточное вытяжение без упора накостыльников шины в подмышечную область и промежность; слишком сильное вытяжение, вызывающее боли и пролежни от давления в области тыла стопы и ахиллова сухожилия. Для предупреждения такого осложнения надо производить вы- тяжение не закруткой, а руками, прилагая при этом очень умеренное усилие. Закрутка должна служить только для удержания конечности в вытянутом по- ложении.
Шина пластмассовая пращевидная (рис. 34) применяется для транс- портной иммобилизации при переломах и повреждениях нижней челюсти.
Состоит из двух основных деталей: жесткой подбородочной пращи, изготов- ленной из пластмассы, и матерчатой опорной шапочки с отходящими от нее резиновыми петлями. Опорная матерчатая шапочка одевается на голову и укрепляется с помощью тесемок, концы которых связывают в области лба. Пластмассовую пращу выстилают с внутренней поверхности слоем серой компрессной ваты, завернутым в кусок марли или бинта. Пращу приклады- вают к нижней челюсти и соединяют с опорной шапочкой при помощи отхо- дящих от нее резинок. Для удержания пращи, обычно, достаточно примене- ния по одной средней или задней резиновой петли с каждой стороны.
Шины Дитерихса и лестничные шины в настоящее время остаются лучшими средствами транспортной иммобилизации. Некоторые стандартные средства транспортной иммобилизации (шина транспортная пластмассовая, шина медицинская пневматическая, носилки иммобилизующие вакуумные) выпускаются промышленностью в ограниченном количестве и в повседнев- ной деятельности медицинской службы практического значения не имеют.
Показания к транспортной иммобилизацииТранспортная иммобилизация показана при открытых и закрытых травмах, которые сопровождаются переломами костей, разрывами сухожи- лий, повреждениями суставов, крупных сосудов и нервов, обширными по- вреждениями мягких тканей, а также при обширных и глубоких ожогах, ост- рых гнойно-воспалительных заболеваниях на конечностях, когда отсутствие покоя поврежденной части тела может привести к ухудшению состояния больного и развитию опасных для жизни осложнений.
Переломы костей сопровождаются образованием двух крупных отлом- ков кости и мелких костных осколков. Без правильно выполненной транс- портной иммобилизации концы отломков кости постоянно смещаются во время транспортировки и острыми краями наносят дополнительную травму. Костные отломки могут повредить крупный сосуд или нерв в области пере- лома, проколоть кожные покровы при закрытом переломе. Это приводит к усилению болевых ощущений, развитию травматического шока, возникнове-
нию кровотечения, способствует развитию инфекции в ране.
Повреждение суставов (ушибы суставов, повреждения связок, вывихи, подвывихи) связок сопровождаются чрезмерной подвижностью сустава, вы- вихами и подвывихами. При отсутствии или недостаточной транспортной иммобилизации это приводит к усилению боли, перегибам и сдавливанию крупных сосудов и нервов, способствует развитию инфекционных осложне- ний в поврежденном суставе.
Разрывы сухожилий ведут к выраженным нарушениям функции конеч- ности. Транспортная иммобилизация предупреждает значительное расхож- дение концов поврежденного сухожилия и способствует улучшению резуль- татов лечения.
Повреждение крупных сосудов сопровождается значительной крово- потерей до 1,5 – 2 литров. Если у такого пострадавшего не выполнена транс- портная иммобилизация, даже незначительные болевые ощущения часто способствуют развитию тяжелого травматического шока. Отрыв, образовав- шегося в сосуде тромба, приведет к возобновлению кровотечения или тром- боэмболии легочной артерии и гибели пострадавшего.
Повреждение крупных нервов сопровождается нарушением чувстви- тельности и активных движений в поврежденной конечности. Отсутствие обездвиживания во время транспортировки приводит к дополнительной травме поврежденного нерва, усилению болевых ощущений, что способству- ет развитию травматического шока.
Обширные повреждения мягких тканей приводят к раздавливанию ко- жи, подкожной жировой клетчатки, мышц с образованием участков омертве- ния тканей. Обширные ранения сопровождаются загрязнением землей, об- рывками одежды. Отсутствие покоя ведет к сильным болевым ощущениям и быстрому распространению инфекции, возобновлению кровотечения.
Отрывы конечностей обычно сопровождаются значительным повреж- дением костей, мышц, кожи и подкожной клетчатки, выраженной болью, кровотечением, а часто и явлениями шока. Рана культи, как правило, обильно
загрязнена. Транспортная иммобилизация пострадавшей конечности преду- преждает ухудшение состояния больного, возможность развития тяжелых осложнений (возобновление кровотечения, образование обширных гематом культи, распространение и развитие инфекции в ране и др.).
Обширные ожоги сопровождаются значительной болью и ожоговым шоком. Транспортная иммобилизация пораженной ожогом конечности уменьшает боль, предупреждает развитие шока.
Острые воспалительные процессы конечностей при транспортировке приводят к усилению болевых ощущений, способствует распространению гнойного процесса. Это ведет к ухудшению состояния больного, затрудняет дальнейшее лечение.
Таким образом, своевременная и качественная транспортная иммоби- лизация предупреждает: развитие травматического и ожогового шока; ухуд- шение состояния пострадавшего; превращение закрытого перелома в откры- тый; возобновление кровотечения в ране; повреждение крупных кровенос- ных сосудов и нервных стволов; распространение и развитие инфекции в об- ласти повреждения.
Основные правила транспортной иммобилизацииТранспортная иммобилизация должна быть выполнена качественно и обеспечивать полный покой поврежденной части тела или ее сегмента. Все действия должны быть продуманными и выполняться в определенной после- довательности.
При выполнении транспортной иммобилизации должны соблюдаться следующие основные правила:
Транспортная иммобилизация поврежденной части тела должна вы- полняться на месте травмы и по возможности в ранние сроки после ранения или повреждения. Чем раньше выполнена иммобилизация, тем меньше до- полнительное травмирование области повреждения. Соответственно, меньше будет выражена общая и местная реакция организма на травму.
Перед наложением транспортной иммобилизации необходимо ввести
пострадавшему подкожно или внутримышечно обезболивающее средство (омнопон, морфин, промедол). При этом следует помнить, что действие обез- боливающего препарата наступает только через 5-10 минут. До наступления обезболивающего эффекта наложение транспортных шин недопустимо, по- тому что все эти действия весьма болезненны для больного даже после обез- боливания.
Средства транспортной иммобилизации накладывают, как правило, поверх обуви и одежды. Раздевание пострадавшего наносит дополнительную травму, а этого следует избегать.
Иммобилизация поврежденной конечности производится в функцио- нальном положении. Верхняя конечность согнута в локтевом суставе под уг- лом – 90, кисть расположена ладонью к животу, либо укладывается ладонью на поверхность шины (в кисть рекомендуется вложить ком серой ваты), пальцы кисти полусогнуты. Нижняя конечность незначительно согнута в ко- ленном суставе, голеностопный сустав согнут под углом – 90.
Гибкие шины необходимо предварительно изогнуть в соответствии с контурами и положением поврежденной части тела.
Перед наложением средств транспортной иммобилизации следует защитить костные выступы (лодыжки, гребни подвздошных костей, крупные суставы) слоями серой ваты достаточной толщины. Давление жестких шин в области костных выступов приводит к образованию пролежней.
При наличии раны, на нее накладывают повязку и только после этого прибинтовывают шину. Не следует накладывать повязку и укреплять шину на поврежденной конечности одним и тем же бинтом.
В тех случаях, когда повреждение сопровождается наружным крово- течением, перед наложением транспортной иммобилизации останавливают кровотечение надежно выполненной давящей повязкой, тампонадой раны или применить кровоостанавливающий жгут. При этом шины накладывают таким образом, чтобы жгут был хорошо виден и мог быть снят без смещения шины. Замок жгута должен быть расположен спереди и легко доступен.
Нельзя накладывать металлические шины без достаточного предва- рительного обертывания их ватой и бинтами. Это вызвано возможностью об- разования пролежня от непосредственного давления на мягкие ткани. При транспортировке в зимнее время металлические шины, охлаждаясь, могут вызвать местное отморожение.
Средства транспортной иммобилизации в большинстве случаев прикрепляются на поврежденных областях тела бинтованием. Бинт должен достаточно плотно охватывать конечность, не вызывая нарушения кровооб- ращения.
Перед транспортировкой в холодное время, конечность с наложен- ной шиной необходимо обязательно утеплить, обернув теплой одеждой или одеялом. Если конечность в обуви, то следует расслабить шнуровку.
Соблюдение перечисленных общих правил обязательно при выполне- нии транспортной иммобилизации повреждений любой локализации.
Ошибки и осложнения при транспортной иммобилизацииОшибки при выполнении транспортной иммобилизации делают ее не- эффективной и часто приводят к тяжелым осложнениям:
Применение необоснованно коротких шин и подручных средств.
Наложение средств транспортной иммобилизации без предваритель- ного обертывания их ватой и марлевыми бинтами.
Не выполненное или недостаточно тщательно выполненное выгиба- ние проволочных шин в соответствии с контурами и положением повреж- денной части тела.
Недостаточная фиксация шины к поврежденной части тела бинтом.
Концы шины чрезмерной длины, либо недостаточно надежно закрплены при бинтовании. Это способствует дополнительной травматиза- ции, создает неудобства при транспортировке, не позволяет придать конеч- ности удобное положение.
Закрытие кровоостанавливающего жгута бинтованием при укрепле- нии шины. В результате жгут не виден и его своевременно не снимают, что
приводит к омертвлению конечности.
Применение жестких повязок транспортной иммобилизации при оказа- нии первой помощи пострадавшим может привести к таким осложнениям как сдавление конечности и образование пролежней. Сдавление конечности на- ступает в результате чрезмерно тугого бинтования, неравномерного натяже- ния туров бинта, увеличения отека тканей. При сдавлении конечности появ- ляются пульсирующие боли в области повреждения конечности, перифери- ческие отделы ее отекают, кожные покровы становятся синюшного цвета или бледнеют, пальцы теряют подвижность и чувствительность. При появлении перечисленных признаков повязку необходимо рассечь на участке сдавления, а при необходимости – перебинтовать.
Длительное давление шины на ограниченный участок конечности или туловища приводит к нарушению кровообращения и омертвлению тканей с образованием пролежней. Осложнение развивается в результате недостаточ- ного моделирования гибких шин, использования шин без обертывания их ва- той и недостаточной защиты костных выступов. Данное осложнение прояв- ляется появлением болей, чувством онемения на ограниченном участке ко- нечности. При появлении указанных признаков, повязку необходимо осла- бить и принять меры к устранению давления шины.
Транспортная иммобилизация при повреждениях головы, шеи, позвоночникаСоздание обездвиживающих конструкций для головы и шеи представ- ляет большую сложность. Крепление шины к голове затруднительно, а на шее жесткие фиксирующие захваты могут привести к сдавлению воздухо- носных путей и крупных сосудов. В связи с этим, при повреждениях головы и шеи чаще всего применяются наиболее простые способы транспортной иммобилизации.
Все действия по обездвиживанию, как правило, выполняют с помощ- ником, который должен бережно поддерживать голову пострадавшего и тем самым предупреждать дополнительное травмирование. Перекладывание по-
страдавшего на носилки осуществляют несколько человек, один из которых поддерживает только голову и следит за недопустимостью резких толчков, грубых движений, перегибов в шейном отделе позвоночника.
Пострадавшим с тяжелыми повреждениями головы, шеи, позвоночника необходимо обеспечить максимальный покой и быструю эвакуацию наибо- лее щадящим видом транспорта.
Транспортная иммобилизация при повреждениях головы. Травмы го- ловы часто сопровождаются потерей сознания, западением языка и рвотой. Поэтому придание голове неподвижного положения нежелательно, посколь- ку при рвоте возможно попадание рвотных масс в дыхательные пути и уду- шение больного. Иммобилизация при травмах черепа и головного мозга пре- жде всего направлена на устранение толчков и предупреждение дополни- тельного ушиба головы во время транспортировки. Показаниями к иммоби- лизации являются все проникающие ранения и переломы черепа, ушибы и сотрясения мозга, сопровождающиеся потерей сознания.
Для иммобилизации головы, как правило, используют подручные сред- ства. Носилки для транспортировки пострадавшего устилают мягкой под- стилкой в области головы или подушкой с углублением. Эффективным сред- ством для смягчения толчков и предупреждения дополнительной травмы го- ловы может служить толстое ватно-марлевое кольцо («бублик»). Его изго- товляют из плотного жгута серой ваты толщиной 5 см замкнутого кольцом и обернутого марлевым бинтом. Голову больного помещают на кольцо затыл- ком в отверстие. При отсутствии ватно-марлевого «бублика «, можно исполь- зовать валик сделанный из одежды или других подручных средств и также замкнутый в кольцо (рис. 35). Пострадавшие с травмами головы часто нахо- дятся в бессознательном состоянии и требуют постоянного внимания и ухода во время транспортировки. Обязательно следует проверить, может ли боль- ной свободно дышать, есть ли носовое кровотечение при котором кровь и сгустки могут попасть в дыхательные пути. При рвоте голову пострадавшего следует осторожно повернуть на бок, пальцем, обернутым платком или мар-
левой салфеткой, необходимо удалить остатки рвотных масс из полости рта и глотки, чтобы они не мешали свободному дыханию. Если дыхание нарушено из-за западения языка, следует немедленно руками выдвинуть нижнюю че- люсть вперед, открыть рот и захватить язык языкодержателем или салфеткой. Для профилактики повторного западения языка в полость рта следует ввести трубку-воздуховод или проколоть язык английской булавкой по средней ли- нии, пропустить через булавку кусок бинта и фиксировать в натянутом со- стоянии к пуговице на одежде.
Транспортная иммобилизация при повреждениях нижней челюсти осуществляется стандартной пластмассовой пращевидной шиной. Техника применения шины описана в разделе «средства транспортной иммобилиза- ции». Иммобилизация нижней челюсти показана при закрытых и открытых переломах, обширных ранах и огнестрельных ранениях.
В случае длительного обездвиживания пластмассовой подбородочной шиной возникает необходимость поить и кормить больного. Кормить следует только жидкой пищей через тонкую резиновую или полихлорвиниловую трубочку длинной 10-15 см, введенную в полость рта между зубами и щекой до коренных зубов. Конец полихлорвиниловой трубочки следует предвари- тельно оплавить, чтобы не повредить слизистую оболочку полости рта. Когда отсутствует стандартная пращевидная шина, иммобилизация нижней челю- сти осуществляется широкой пращевидной повязкой или мягкой повязкой
«уздечка». Перед наложением повязки под нижнюю челюсть необходимо подложить кусок плотного картона, фанеры или тонкую дощечку размером 10 х 5 см, обернутую серой ватой и бинтом. Пращевидную повязку можно сделать из широкого бинта, полосы легкой ткани. Транспортировка постра- давших с повреждениями нижней челюсти и лица, если позволяет состояние, осуществляется в положении сидя.
Транспортная иммобилизация при повреждениях шеи и шейного отде- ла позвоночника. Тяжесть повреждений обусловлена расположенными в об- ласти шеи крупными сосудами, нервами, пищеводом, трахеей. Травмы по-
звоночника и спинного мозга в шейном отделе относятся к наиболее тяже- лым повреждениям и нередко приводят к гибели пострадавшего.
Иммобилизация показана при переломах шейного отдела позвоночни- ка, тяжелых повреждениях мягких тканей шеи, острых воспалительных про- цессах.
Признаками тяжелых повреждений шеи являются: невозможность по- вернуть голову из-за болей или удерживать ее в вертикальном положении; искривление шеи; полный или неполный паралич рук и ног при повреждении спинного мозга; кровотечение; свистящий звук в ране на вдохе и выдохе или скопление воздуха под кожей при повреждении трахеи.
Иммобилизация лестничными шинами в виде шины Башмакова. Шину формируют из двух лестничных шин по 120 см. Вначале выгибают одну ле- стничную шину по боковым контурам головы, шеи и надплечий. Вторую шину выгибают соответственно контурам головы, задней поверхности шеи и грудного отдела позвоночника. Затем, обе шины обертывают ватой и бинта- ми и связывают между собой, как указано на рисунке (рис. 36). Шину при- кладывают к пострадавшему и укрепляют ее бинтами шириной 14 – 16см. Иммобилизацию должны выполнять не менее двух человек: один удерживает голову пострадавшего и приподнимает его, а второй – подкладывает и при- бинтовывает шину.
Иммобилизация картонно – марлевым воротником (типа Шанца) (рис. 37). Может быть заготовлен заранее. Успешно применяется при переломах шейного отдела позвоночника. Из картона делают фигурную заготовку раз- мерами 430х140 мм, затем картон обертывают слоем ваты и покрывают двойным слоем марли, края марли сшивают. На концах пришивают по две завязки. Голову пострадавшего осторожно приподнимают и подводят под шею картонно-марлевый воротник, завязки связывают спереди.
Иммобилизация ватно-марлевым воротником (рис. 38). Толстый слой серой ваты обертывают вокруг шеи и туго прибинтовывают бинтом шириной 14-16 см. Повязка не должна сдавливать органы шеи и мешать дыханию.
Ширина слоя ваты должна быть такова, чтобы края воротника туго подпира- ли голову.
Транспортная иммобилизация при повреждениях грудного и пояснич- ного отделов позвоночника. Пострадавшие с травмой позвоночника нужда- ются в особо бережной транспортировке, так как возможно дополнительное повреждение спинного мозга. Иммобилизация показана при переломах по- звоночника как с повреждением спинного мозга, так и без его повреждения.
Признаки повреждения позвоночника: боли в области позвоночника, усиливающиеся при движениях; онемение участков кожи на туловище или конечностях; больной не может самостоятельно двигать руками или ногами.
Транспортная иммобилизация у пострадавших с повреждениями по- звоночника достигается тем, что каким-либо способом устраняют провисание полотнища носилок. Для этого на них укладывают обернутый одеялом фа- нерный или деревянный щит (доски, фанерные или лестничные шины и др.).
Иммобилизация с помощью 4 лестничных шин длиной 120 см, оберну- тые ватой и бинтами, укладывают на носилки в продольном направлении. Под них в поперечном направлении укладывают 3–4 шины длиной 80 см. Шины связывают между собой бинтами, которые с помощью кровоостанав- ливающего зажима продергивают между просветами проволоки. Аналогич- ным порядком могут быть уложены фанерные шины. Сформированный та- ким образом щит из шин сверху укрывают сложенным в несколько раз одея- лом или ватно-марлевыми подстилками. Затем на носилки осторожно пере- кладывают больного.
Иммобилизация подручными средствами (деревянные рейки, узкие доски и др.) укладывают как показано на рисунке (рис. 39) и прочно связы- вают между собой. Затем накрывают их подстилкой достаточной толщины, перекладывают пострадавшего и фиксируют его. При наличии широкой дос- ки допустимо уложить и привязать пострадавшего на ней (рис. 40). Для транспортировки и переноски раненого можно приспособить снятую с петель дверь. Вместо досок можно использовать лыжи, лыжные палки, жерди, уло-
жив их на носилки. Необходимо тщательно обезопасить от давления те уча- стки тела с которыми эти предметы будут соприкасаться, чтобы предупре- дить образование пролежней.
При любом способе иммобилизации, пострадавшего необходимо фик- сировать к носилкам, чтобы он не упал при переноске, погрузке, при подъеме или спуске по лестнице. Фиксацию осуществляют полосой ткани, полотен- цем, простыней, медицинской косынкой, специальными ремнями и др. Под поясницу необходимо подкладывать небольшой валик из серой ваты или одежды, что устраняет ее провисание (рис. 41). Под колени рекомендуется подложить свернутую валиком одежду, одеяло или небольшой вещевой ме- шок. В крайних случаях, при отсутствии стандартных шин и подручных средств, пострадавший с повреждением позвоночника укладывается на но- силки в положении на животе (рис. 42).
Повреждения позвоночника часто сопровождаются задержкой мочеис- пускания, поэтому во время длительной транспортировки необходимо свое- временно опорожнять мочевой пузырь больного.
Транспортная иммобилизация при переломах ребер и грудиныПереломы ребер и грудины, особенно множественные, могут сопрово- ждаться внутренним кровотечением, выраженными нарушениями дыхания и кровообращения. Своевременная и правильно выполненная транспортная иммобилизация способствует предупреждению тяжелых осложнений травм грудной клетки и облегчает их лечение.
Одновременно с повреждением ребер могут возникнуть повреждения межреберных сосудов, нервов и плевры. Острые концы сломанных ребер мо- гут повредить ткань легкого, что ведет к скоплению воздуха в плевральной полости, легкое спадается и выключается из дыхания. Наиболее тяжелые расстройства дыхания наступают при множественных переломах ребер, ко- гда каждое ребро ломается в нескольких местах («окончатые переломы») (рис. 43). Такие повреждения сопровождаются парадоксальными движения- ми грудной клетки во время дыхания: при вдохе поврежденный участок
грудной стенки западает, мешая расправлению легкого, а при выдохе - выбу- хает.
Признаками переломов ребер следует считать: боль по ходу ребер, ко- торая усиливается при дыхании; ограничение вдоха и выдоха из-за болей; хрустящий звук в области перелома при дыхательных движениях грудной клетки; парадоксальные движения грудной клетки при «окончатых» перело- мах; скопление воздуха под кожей в области перелома; кровохарканье.
Иммобилизация при переломах ребер осуществляется тугим бинтова- нием (рис. 44), которое выполняют при неполном выдохе, иначе повязка бу- дет свободной и никакой фиксирующей функции выполнять не будет. Одна- ко необходимо учитывать, что тугая повязка ограничивает дыхательные движения грудной клетки и длительная иммобилизация может привести к недостаточной вентиляции легких и ухудшению состояния больного.
При множественных переломах ребер с парадоксальными дыхательны- ми движениями грудной клетки («окончатые переломы») на месте травмы (поле боя) накладывают тугую бинтовую повязку на грудную клетку и как можно быстрее эвакуируют больного. При задержке эвакуации более чем на 1-1,5 часа должна быть выполнена внешняя фиксация «окончатого» перелома ребер по методу Витюгова-Айбабина. Для внешней фиксации перелома ис- пользуют пластинку любой твердой пластмассы размером 25х15 см или фрагмент лестничной шины длинной около 25 см. В пластмассовой пластин- ке делают несколько отверстий (рис. 45). Мягкие ткани прошивают хирурги- ческими нитями и привязывают их к пластмассовой шине или фрагменту ле- стничной шины выгнутому по контуру грудной клетки (рис. 46).
Переломы грудины наиболее опасны тем, что в момент травмы нередко наступает ушиб сердца. Возможны также ранения сердца, плевры, легкого, повреждение внутренней грудной артерии с внутренним кровотечением.
Иммобилизация показана при переломах грудины со значительным смещением или подвижностью костных отломков. Признаки перелома гру- дины: боль в области грудины (усиливается во время дыхания и при кашле),
деформация грудины, хруст костных отломков при дыхательных движениях грудной клетки и припухлость в области грудины.
Транспортная иммобилизация осуществляется наложением тугой бин- товой повязки на грудь. В области спины под повязку подкладывают не- большой ватно-марлевый валик для того, чтобы создать переразгибание кза- ди в грудном отделе позвоночника.
При выраженной подвижности отломков грудины, создается угроза по- вреждения внутренних органов. В этом случае иммобилизацию следует осу- ществлять по методу Витюгова-Айбабина. Пластмассовая шина или фраг- мент лестничной шины при этом размещают поперек грудины.
Транспортировка пострадавших с переломами ребер и грудины осуще- ствляется в полусидячем положении, что создает лучшие условия для венти- ляции легких. Если это затруднительно, можно эвакуировать больного в по- ложении лежа на спине или на здоровом боку. Переломы ребер и грудины могут сопровождаться повреждением легкого, ушибом сердца, внутренним кровотечением. Поэтому во время эвакуации пострадавших необходимо по- стоянное наблюдение, чтобы вовремя заметить признаки нарастающей дыха- тельной и сердечной недостаточности, нарастающей кровопотери: бледность кожных покровов, частый и неритмичный пульс, выраженная одышка, голо- вокружение, обморочное состояние.
Транспортная иммобилизация при повреждении верхних конечностейПовреждения плечевого пояса и верхних конечностей включают: пере- ломы лопатки, переломы и вывихи ключицы, повреждения плечевого сустава и плеча, локтевого сустава и предплечья, лучезапястного сустава, переломы костей и повреждения суставов кисти, а также разрывы мышц, сухожилий, обширные раны и ожоги верхних конечностей.
Наиболее частым повреждением ключицы следует считать переломы, которые, как правило, сопровождаются значительным смещением отломков (рис. 47). Острые концы костных отломков расположены близко к коже и
легко могут ее повредить. При переломах и огнестрельных ранениях ключи- цы могут быть повреждены, расположенные рядом, крупные подключичные сосуды, нервы плечевого сплетения, плевра и верхушка легкого.
Признаки перелома ключицы: боль в области ключицы, укорочение и изменение формы ключицы, значительная припухлость в области ключицы, движения рукой на стороне повреждения ограничены и резко болезненны, а также патологическая подвижность.
Иммобилизацию при повреждениях ключицы осуществляют бинтовы- ми повязками. Наиболее доступный и эффективный способ транспортной иммобилизации – прибинтовывание руки к туловищу с помощью повязки Дезо.
При переломах лопатки значительного смещения отломков при пере- ломах лопатки обычно не наступает. Признаки перелома лопатки: боль в об- ласти лопатки, усиливающаяся при движении рукой, нагрузке по оси плеча и опускании плеча и припухлость над лопаткой.
Иммобилизация осуществляется прибинтовыванием плеча к туловищу циркулярной повязкой и подвешиванием руки на косынке (рис. 48), либо фиксацией всей руки к туловищу повязкой Дезо.
Иммобилизация при повреждениях плеча, плечевого и локтевого сус- тавов осуществляется при переломах плеча, вывихах суставов, огнестрель- ных ранениях, повреждениях мышц, сосудов и нервов, обширных ранах и ожогах, гнойно-воспалительных заболеваниях. Признаки переломов плеча и повреждений смежных суставов: выраженная боль и припухлость в области повреждения, усиливающаяся при движении, изменение формы плеча и сус- тавов, ограничение или невозможность движения в суставах, ненормальная подвижность в области перелома плеча.
Для иммобилизации используется лестничная шина длиной 120 см, ко- торая захватывает всю поврежденную конечность – от лопатки здоровой сто- роны до кисти на поврежденной руке и при этом выступает на 2-3 см за кон- чики пальцев. Верхняя конечность обездвиживается в положении небольшо-
го переднего и бокового отведения плеча (в подмышечную область на сторо- не повреждения вкладывают ком серой ваты, локтевой сустав согнут под прямым углом, предплечье расположено таким образом, чтобы ладонь кисти была обращена к животу. В кисть вкладывают валик серой ваты (рис. 49).
Подготовка иммобилизационной шины (рис. 50):
Измеряют длину от наружного края лопатки пострадавшего до плечево- го сустава и изгибают на этом расстоянии шину под тупым углом;
Измеряют по задней поверхности плеча пострадавшего расстояние от верхнего края плечевого сустава до локтевого сустава и изгибают шину на этом расстоянии под прямым углом;
Оказывающий помощь, на себе дополнительно изгибает шину по кон- турам спины, задней поверхности плеча и предплечья.
Часть шины, предназначенную для предплечья, рекомендуется выгнуть в форме желоба.
Примерив изогнутую шину к здоровой руке пострадавшего, делают не- обходимые исправления.
Если шина недостаточной длины и кисть свисает, ее нижний конец не- обходимо нарастить куском фанерной шины или куском толстого картона. Если же длина шины чрезмерна, ее нижний конец подгибают.
К верхнему концу обернутой серой ватой и бинтами шины привязывают две марлевые тесемки длиной 75 см (рис. 51).
Шина прикладывается к поврежденной руке, верхний и нижний концы шины связывают тесьмами и укрепляют шину бинтованием. Руку вместе с шиной подвешивают на косынке (рис. 52). Для улучшения фиксации верхне- го конца шины, к нему следует прикрепить дополнительно два отрезка бинта длиной 1,5 м, затем провести бинтовые тесьмы вокруг плечевого сустава здоровой конечности, сделать перекрест, обвести вокруг груди и связать (рис. 53).
При отсутствии стандартных шин иммобилизацию осуществляют с по- мощью косынки медицинской, подручных средств или мягких повязок.
Иммобилизация подручными средствами из нескольких дощечек, куска толстого картона в виде желоба могут быть уложены с внутренней и наруж- ной поверхности плеча, что создает некоторую неподвижность при переломе. Затем руку помещают на косынку или поддерживают перевязью. В крайних случаях иммобилизация при переломах плеча и повреждении смежных сус- тавов осуществляется путем прибинтовывания конечности к туловищу по- вязкой Дезо.
Правильно выполненная иммобилизация верхней конечности значи- тельно облегчает состояние пострадавшего и специальный уход во время эвакуации, как правило, не требуется. Однако, периодически следует осмат- ривать конечность, чтобы при увеличивающемся в области повреждения оте- ке не наступило сдавление. Для наблюдения за состоянием кровообращения в периферических отделах конечности, рекомендуется оставлять не забинто- ванными концевые фаланги пальцев. При появлении признаков сдавления, туры бинта следует ослабить или рассечь и подбинтовать. Транспортировка осуществляется в положении сидя, если позволяет состояние пострадавшего.
Иммобилизация при повреждении предплечья, лучезапястного сустава, кисти и пальцев осуществляется при всех переломах костей предплечья, по- вреждениях лучезапястного сустава, переломах кисти и пальцев, обширных повреждениях мягких тканей и глубоких ожогах, гнойно-воспалительные за- болеваниях.
Признаки переломов костей предплечья, кисти и пальцев, повреждений лучезапястного сустава и суставов кисти: боль и припухлость в области травмы; боль значительно усиливается при движении; движения поврежден- ной руки ограничены или невозможны; изменение обычной формы и объема суставов предплечья, кисти и пальцев; ненормальная подвижность в области травмы.
Иммобилизация лестничной шиной - это наиболее надежный и эффек- тивный вид транспортной иммобилизации при повреждениях предплечья, обширных повреждениях кисти и пальцев. Лестничная шина накладывается
от верхней трети плеча до кончиков пальцев, нижний конец шины выстоит на 2 –3 см. Рука должна быть согнута в локтевом суставе под прямым углом, а кисть обращена ладонью к животу и незначительно отведена в тыльную сторону, в кисть вкладывают ватно-марлевый валик для удержания пальцев в положении полусгибания (рис. 54 а).
Лестничную шину длиной 80 см, обернутую серой ватой и бинтами, сгибают под прямым углом на уровне локтевого сустава таким образом, что- бы верхний конец шины находился на уровне верхней трети плеча, участок шины для предплечья изгибают в виде желоба. Затем прикладывают к здоро- вой руке и исправляют недостатки моделирования. Подготовленную шину накладывают на больную руку, прибинтовывают на всем протяжении и под- вешивают на косынку.
Верхняя часть шины, предназначенная для плеча, должна быть доста- точной длины, чтобы надежно обездвижить локтевой сустав. Недостаточная фиксация локтевого сустава делает иммобилизацию предплечья неэффектив- ной. При отсутствии лестничной шины, иммобилизацию осуществляют с по- мощью фанерной шины, дощечки, косынки, пучка хвороста, подола рубахи (рис. 54 б).
Иммобилизация при ограниченных повреждениях кисти и пальцев не требуется обездвиживать локтевой сустав. Ограниченными следует считать повреждения одного – трех пальцев и повреждения кисти, захватывающие только часть тыльной или ладонной поверхности.
Подготовленную к применению лестничную шину укорачивают подги- банием нижнего конца и моделируют. Шина должна захватывать все пред- плечье, кисть и пальцы. Большой палец устанавливается в положении проти- вопоставления к III пальцу, пальцы умеренно согнуты, а кисть отведена в тыльную сторону (рис. 55). После укрепления шины бинтами, руку подвеши- вают на косынку или перевязь. Иммобилизация фанерной шиной или под- ручными материалами осуществляется с обязательным вкладывание в кисть ватно-марлевого валика (рис. 55).
Транспортная иммобилизация при повреждениях тазаТаз представляет собой кольцо, образованное несколькими костями. Повреждения таза часто сопровождаются значительной кровопотерей, разви- тием шокового состояния, повреждением мочевого пузыря. Своевременно и правильно выполненная транспортная иммобилизация оказывает существен- ное влияние на исход травмы.
Показаниями к транспортной иммобилизации при повреждениях таза являются все переломы костей таза, обширные раны, глубокие ожоги. При переломах костей таза определяется боль в области таза, которая резко уси- ливаются при движении ног; вынужденное положение (ноги согнуты в коле- нях и приведены); резкие боли при ощупывании крыльев таза, лобковых кос- тей, при сдавлении таза в поперечном направлении.
Транспортная иммобилизация заключается в укладывании раненого на носилки с деревянным или фанерным щитом. Щит накрывают одеялом и подкладывают ватно-марлевые прокладки под заднюю поверхность таза для предупреждения образования пролежней. На область таза накладывают ту- гую повязку широкими бинтами, полотенцем или простыней. Ноги полусо- гнуты в тазобедренных и коленных суставах и разведены. Под колени под- кладывают скатку шинели, вещевой мешок, подушки, одеяла и т.д., создавая так называемое положение лягушки (рис. 56). Больного фиксируют к носил- кам простыней, широкой полосой ткани, простынями, матерчатыми ремнями.
Травмы таза могут сопровождаться повреждением мочевого пузыря и мочеиспускательного канала, поэтому во время эвакуации необходимо обра- щать внимание - мочился ли больной, какого цвета моча, есть ли в моче при- месь крови и своевременно сообщать об этом врачу. Задержка мочеиспуска- ния более чем на 8 часов требует катетеризации мочевого пузыря.
Транспортная иммобилизация при повреждениях нижних конечностейТранспортная иммобилизация имеет особенно важное значение при ог- нестрельных повреждениях нижних конечностей и является лучшим средст-
вом в борьбе с шоком, инфекцией и кровотечением. Несовершенное обез- движивание приводит к большому количеству смертельных исходов и тяже- лых осложнений. Травмы бедра, как правило, сопровождаются значительной кровопотерей. Даже при закрытом переломе бедренной кости кровопотеря в окружающие мягкие ткани составляет до 1,5 литров. Значительная кровопо- теря способствует частому развитию шока.
Показания к транспортной иммобилизации: закрытые и открытые пе- реломы бедра, вывихи бедра и голени, повреждения тазобедренного и колен- ного суставов, повреждения крупных сосудов и нервов, открытые и закрытые разрывы мышц и сухожилий, обширные раны, обширные и глубокие ожоги бедра и гнойно-воспалителные заболевания нижних конечностей.
Основные признаки повреждений бедра, тазобедренного и коленного суставов: боль в бедре или суставах, которая резко усиливается при движе- ниях; движения в суставах невозможны или значительно ограничены; при переломах бедра изменена его форма и определяется ненормальная подвиж- ность в месте перелома, бедро укорочено; изменение обычной формы суста- вов; коленный сустав увеличен в объеме; движения в суставах невозможны; отсутствует чувствительность в периферических отделах ноги.
Стандартная шина при повреждениях тазобедренного сустава, бедра и тяжелых внутрисуставных переломах в коленном суставе - это шина Дите- рихса. Иммобилизация будет более надежной, если шину Дитерихса допол- нительно к обычной фиксации укрепить гипсовыми кольцами в области ту- ловища, бедра и голени (рис. 57). Каждое кольцо формируют накладывая по 7-8 циркулярных туров гипсового бинта, всего 5 колец: 2 – на туловище, 3 – на нижней конечности.
При отсутствии шины Дитерихса, иммобилизацию выполняют лест- ничными шинами. Для выполнения обездвиживания всей нижней конечности необходимо четыре лестничных шины длиной 120 см каждая, если шин не- достаточно возможно осуществить иммобилизацию тремя шинами. Шины должны быть тщательно обмотаны слоем серой ваты необходимой толщины
и бинтами. Одна шина выгибается по контуру задней поверхности бедра, го- лени и стопы с формированием углубления для пятки и мышцы голени. На участке, предназначенном для подколенной области, выгибание выполняют таким образом, чтобы нога была незначительно согнута в коленном суставе. Нижний конец изгибают в форме буквы « Г», чтобы фиксировать стопу в по- ложении сгибания в голеностопном суставе под прямым углом, при этом нижний конец шины должен захватывать всю стопу и выступать за кончики пальцев на 1-2см. Две другие шины связывают вместе по длине, нижний ко- нец Г-образно изгибают на расстоянии 15-20 см от нижнего края. Удлинен- ную шину укладывают по наружной поверхности туловища и конечности от подмышечной области до стопы. Нижний загнутый конец охватывает стопу поверх задней шины, что предупреждает отвисание стопы. Четвертую шину укладывают по внутренней боковой поверхности бедра от промежности до стопы. Нижний конец ее также изгибают в форме буквы «Г» и заводят за стопу поверх загнутого нижнего конца удлиненной наружной боковой шины. Шины укрепляют марлевыми бинтами (рис. 58).
Иммобилизация подручными средствами выполняется при отсутствии стандартных шин. Для обездвиживания используют деревянные рейки, лы- жи, ветки и другие предметы достаточной длины, чтобы обеспечить обез- движивание в трех суставах поврежденной нижней конечности (тазобедрен- ном, коленном и голеностопном). Стопу необходимо установить под прямым углом в голеностопном суставе и применить прокладки из мягкого материа- ла, особенно в области костных выступов (рис. 59).
В тех случаях, когда отсутствуют какие-либо средства для осуществле- ния транспортной иммобилизации, следует применить метод фиксации «нога к ноге». Поврежденную конечность в двух-трех местах связывают со здоро- вой ногой (рис. 60 а), либо укладывают поврежденную конечность на здоро- вую и также связывают в нескольких местах (рис. 60 б). Иммобилизация по- врежденной конечности методом «нога к ноге» должна быть заменена на иммобилизацию стандартными шинами при первой возможности.
Эвакуация пострадавших с повреждениями бедра, тазобедренного и коленного суставов осуществляется на носилках в положении лежа. Для пре- дупреждения и своевременного выявления осложнений транспортной иммо- билизации необходимо следить за состоянием кровообращения в перифери- ческих отделах конечности. Если конечность обнажена, то следят за окраской кожи. При неснятой одежде и обуви необходимо обращать внимание на жа- лобы пострадавшего. Онемение, похолодание, покалывание, усиление боли, появление пульсирующей боли, судороги в икроножных мышцах являются признаками нарушения кровообращения в конечности. Необходимо немед- ленно расслабить или рассечь повязку в месте сдавления.
Показаниями к выполнению транспортной иммобилизации при повре- ждениях голени, стопы и пальцев стопы являются: открытые и закрытые пе- реломы костей голени, лодыжек, переломы костей стопы и пальцев, вывихи костей стопы и пальцев, повреждения связок голеностопного сустава, огне- стрельные ранения, повреждения мышц и сухожилий, обширные раны голе- ни и стопы, глубокие ожоги и гнойно-воспалительные заболевания голени и стопы.
Основные признаки повреждений голени, голеностопного сустава, сто- пы и пальцев стопы: боль в месте повреждения, которая усиливается при движении поврежденной голени, стопы или пальцев стопы; деформация в месте повреждения голени, стопы, пальцев, голеностопного сустава; увели- чение объема голеностопного сустава; резкая боль при осторожном надавли- вании в области лодыжек, костей стопы и пальцев; движения в голеностоп- ном суставе невозможны или значительно ограничены; обширные кровопод- теки в области повреждения.
Лучше всего иммобилизация достигается Г-образно изогнутой отмоде- лированной задней лестничной шиной длиной 120см и двумя боковыми ле- стничными или фанерными шинами длиной по 80 см (рис. 61). Верхний ко- нец шин должен доходить до середины бедра. Нижний конец боковых лест- ничных шин изогнут Г-образно. Нога незначительно согнута в коленном сус-
таве. Стопа устанавливается по отношению к голени под прямым углом. Шины укрепляют марлевыми бинтами. Иммобилизация может быть выпол- нена двумя лестничными шинами длиной по 120см (рис. 62).
Для иммобилизации некоторых повреждений голеностопного сустава и лодыжек, повреждений стопы и пальцев достаточно только одной лестнич- ной шины, расположенной по задней поверхности голени и подошвенной по- верхности стопы (рис. 63). Верхний конец шины находится на уровне верх- ней трети голени.
Транспортная иммобилизация культи бедра и голени осуществляется лестничной шиной, изогнутой по форме буквы «П». Иммобилизация повреж- дений голени, голеностопного сустава и тяжелых повреждений стопы при от- сутствии стандартных шин может быть выполнена подручными средствами (рис. 64). При повреждениях стопы и пальцев достаточно иммобилизации от кончиков пальцев до середины голени (рис. 65).
При отсутствии каких-либо средств иммобилизации, применяется обездвиживание по методу «нога к ноге». Транспортировка таких раненых может осуществляться в положении сидя.
Особенности транспортной иммобилизации при множественных и сочетанных поврежденияхМножественные повреждения - это травмы, при которых имеется два и более повреждений в пределах одной анатомической области (голова, грудь, живот, конечности и др.). Сочетанные повреждения - это травмы, при кото- рых имеется два и более повреждений в разных анатомических областях (го- лова - нижняя конечность, плечо-грудь, бедро-живот и т.д.).
К множественным повреждениям конечностей относятся два и более повреждений, расположенные как в пределах одной конечности (верхней, нижней) или даже одного сегмента конечности (бедро, голень, плечо и т.д.), так и на разных конечностях одновременно (бедро-плечо, кисть-голень и т.д.). В том случае, когда у раненого имеются повреждения двух и более ана- томических областей или два и более повреждений конечностей, необходи-
мо, прежде всего, определить какое из этих повреждений определяет тяжесть пострадавшего и требует первоочередных лечебных мероприятий в момент оказания помощи.
Следует всегда помнить, что множественные и сочетанные поврежде- ния сопровождаются опасными для жизни и тяжелыми местными осложне- ниями. Первая помощь, нередко, включает мероприятия направленные на со- хранение жизни пострадавшего. Реанимационные мероприятия (остановка кровотечения, закрытый массаж сердца, искусственное дыхание, восполне- ние кровопотери) необходимо проводить на месте происшествия, по возмож- ности, без перемещения пострадавшего. Транспортная иммобилизация явля- ется важной частью комплекса реанимационных мероприятий и осуществля- ется сразу же после завершения действий по сохранению жизни пострадав- шего.
При сочетанных повреждениях головы иммобилизация головы и со- путствующих повреждений конечностей, таза и позвоночника не имеет су- щественных особенностей и выполняется по известным методикам.
Особенно тяжелыми нарушениями дыхания сопровождается черепно- мозговая травма в сочетании с повреждением грудной клетки. В этих случаях крайне необходима тщательно выполненная транспортная иммобилизация поврежденного участка грудной клетки.
Сочетанные повреждения груди в сочетании с повреждениями конеч- ностей требуют применения некоторых специальных приемов транспортной иммобилизации. При наложении шины Дитерихса на нижнюю конечность или лестничной шины на верхнюю конечность возникают затруднения, так как требуется фиксация шин к груди. В таких случаях, необходимо создать защитный каркас над поврежденным участком грудной клетки с помощью лестничной или пластмассовой шины, а затем производить крепление стан- дартных шин сверху защитного каркаса.
Очень тяжело переносится ранеными с сочетанным повреждением грудной клетки иммобилизация обеих верхних конечностей, выполненная с
помощью лестничных шин обычным методом. Менее травматична, в таких случаях, транспортная иммобилизация верхних конечностей двумя П- образными шинами (рис. 66 а). Пострадавшему придают положение полуси- дя. Обе верхние конечности сгибают в локтевых суставах под прямым углом и укладывают предплечья параллельно друг на друга на животе. Подготов- ленную лестничную шину длиной 120 см выгибают в виде буквы «П» таким образом, чтобы средняя ее часть соответствовала сложенным друг на друга предплечьям. П-образную рамку размещают на обеих верхних конечностях, концы рамки выгибают по контурам спины и связывают между собой шну- ром. Бинтом фиксируют сложенные вместе предплечья к средней части рам- ки, затем отдельными бинтами укрепляют оба плеча к боковым частям. Вто- рой П-образной шиной охватывают со стороны спины грудь и конечности на уровне средней трети плеча.
Можно сформировать рамку из двух лестничных шин, выгнутых от- дельно на правую и левую руку как при одностороннем переломе и скреп- ленных между собой (рис. 66 б). Транспортная иммобилизация при множест- венных переломах конечностей выполняется по общим правилам шиной Ди- терихса и только при ее отсутствии другими средствами. Значительные труд- ности возникают при двусторонних переломах конечностей, когда для иммо- билизации необходимо большое количество стандартных шин. Если шин не хватает, следует комбинировать стандартные и подручные средства. В этих случаях, для иммобилизации более тяжелых повреждений целесообразно применять стандартные шины, для менее тяжелых повреждений - подручные средства.
Основной ошибкой при оказании первой помощи пострадавшим с со- четанной и множественной травмой является задержка с эвакуацией на сле- дующие этапы оказания медицинской помощи. Проведение реанимационных мероприятий и осуществление транспортной иммобилизации должно быть четким, быстрым и предельно экономным.
ПРИЛОЖЕНИЕ 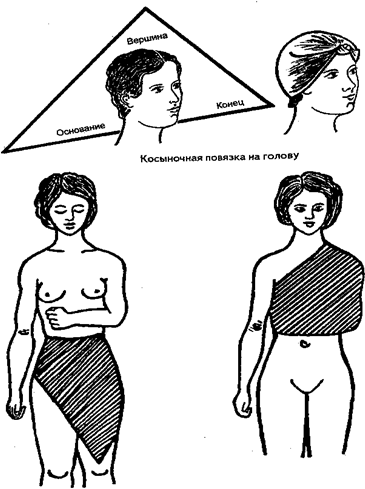
Рис. 1. Большая косынка на верхнюю конечность.

Рис.2. Косыночная повязка на кисть.

 Рис. 3. Повязка «чепец». Рис. 4 Повязка «уздечка».
Рис. 3. Повязка «чепец». Рис. 4 Повязка «уздечка».
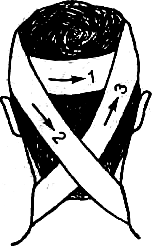

Рис. 5. Крестообразная повязка.

Рис.6. Монокулярная повязка.

Рис.7. Повязка на ухо.

Рис.8. Пращевидная повязка.
Рис. 9. Колосовидная повязка на I палец.

Рис. 10. Повязка на палец.

Рис. 11. Возвращающаяся повязка на кисть.

Рис. 12. Крестообразная повязка на кисть.
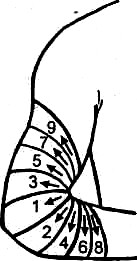

Рис. 13. Черепашья повязка на локтевой сустав.
Рис. 14. Колосовидная повязка на плече- вой сустав.

Рис. 15. Повязка Дезо.
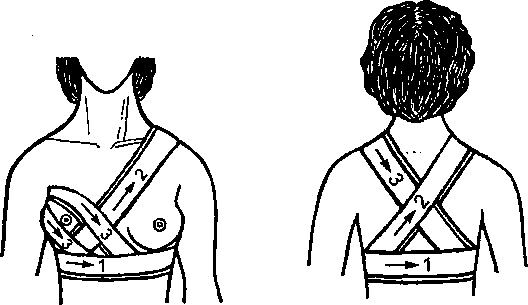
Рис. 16. Повязка на молочную железу. Рис. 17. Крестообразная повязка.
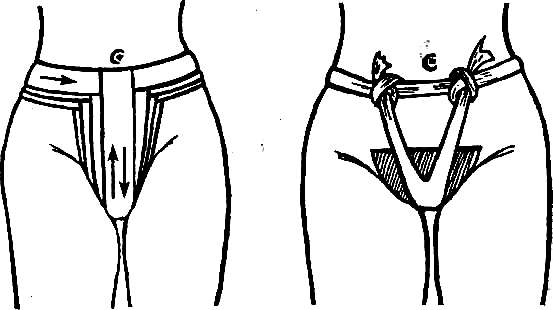
Рис.18. Т-образная повязка. Рис 19. Пращевидная повязка.
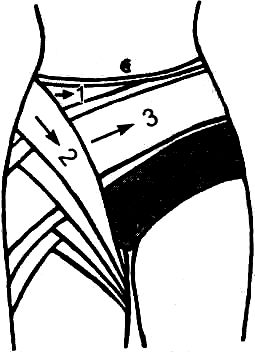
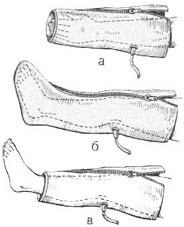
Рис. 20. Колосовидная повязка.
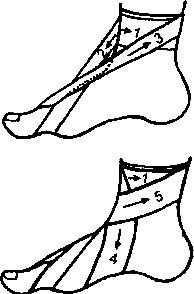
Рис. 21. Крестообразная повязка.

Рис. 22. Повязка «носок».

Рис. 23. Шины медицинские пневматиче- ские в упаковке.
Рис. 24. Шины медицинские пневматиче- ские: а - для кисти и предплечья; б – для стопы и голени; в – для коленного суста- ва.
Рис. 25. Шина транспортная пластмассо- вая.
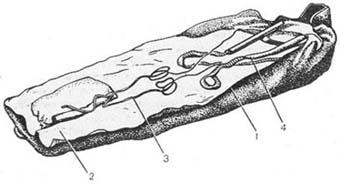
Рис. 26. Носилки иммобилизующие ваку- умные (НИВ): 1 – резинотканевая оболоч- ка; 2 – съемное днище; 3 – шнур; 4 – эле- менты фиксации раненого

Рис. 27. Носилки иммобилизующие ваку- умные с пострадавшим в положении лежа

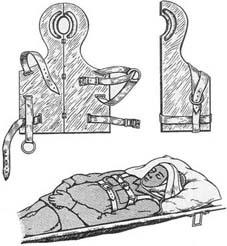 Рис. 28. Транспортная иммобилизация го- ловы шиной Еланского.
Рис. 28. Транспортная иммобилизация го- ловы шиной Еланского.

Рис. 30. Фанерная шина.
Рис. 29. Подручные средства транспорт- ной иммобилизации.

Рис. 31. Шины лестничные

Рис. 32. Шина транспортная для нижней конечности (Дитерихса):
а – наружная боковая раздвижная бранша; б – внутренняя боковая раздвижная бранша; в – фанерная подошва с проволочной рамкой; г – палочка-закрутка с выточкой; д – парные прорези в верхних деревянных планках боковых бранш; е – прямоугольные ушки прово- лочной рамки подошвы

Рис. 33. Транспортная иммобилизация шиной Дитерихса:
а – шина в сложенном виде; б – шина в разобранном виде; в – прикрепление фанерной по- дошвы; г – проведение нижних планок боковых бранш через «ушки» проволочной рамки подошвы; д – прилаживание и фиксация боковых бранш шины к туловищу и ноге; е – укрепление закрутки; ж – общий вид наложенной шины.

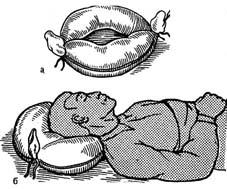
Рис. 34. Шина пластмассовая пращевид- ная: а – опорная матерчатая шапочка; б – общий вид наложенной шины
Рис. 35. Импровизированная шина для го- ловы в виде замкнутого в кольцо валика: а – общий вид шины; б – положение голо- вы пострадавшего на ней
 Рис. 36. Транспортная иммобилизация шиной Башмакова: а – моделирование шины; б - обертывание шин ватой и бин- тами; в – прибинтовывание шины к туло- вищу и голове пострадавшего; г – общий вид наложенной шины
Рис. 36. Транспортная иммобилизация шиной Башмакова: а – моделирование шины; б - обертывание шин ватой и бин- тами; в – прибинтовывание шины к туло- вищу и голове пострадавшего; г – общий вид наложенной шины
Рис. 37. Картонный воротник типа Шанса:
а – выкройка из картона; б – выкроенный воротник обернут ватой и марлей, пришиты за- вязки; в – общий вид иммобилизации воротником.
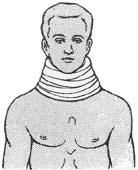
Рис. 38. Иммобилизация шейного отдела позвоночника ватно-марлевым воротни- ком.
 Рис. 39. Транспортная иммобилизация при повреждении грудного и поясничного от- делов позвоночника с помощью узких до- сок: а – вид спереди; б – вид сзади.
Рис. 39. Транспортная иммобилизация при повреждении грудного и поясничного от- делов позвоночника с помощью узких до- сок: а – вид спереди; б – вид сзади.
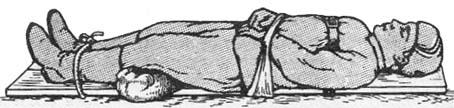
Рис. 40. Транспортная иммобилизация при повреждении грудного и поясничного отделов позвоночника с помощью широкой доски.
Рис. 41. Положение пострадавшего на щите при повреждении позвоночника

Рис. 42. Положение пострадавшего с повреждением позвоночника при транспортировке на носилках без щита.

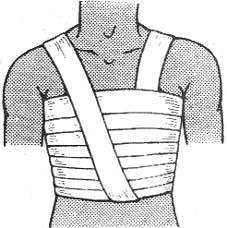 Рис. 43. Механизм парадоксального движения грудной стенки при «окончатых» переломах ребер.
Рис. 43. Механизм парадоксального движения грудной стенки при «окончатых» переломах ребер.
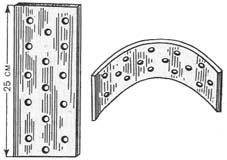
Рис.44. Фиксирующая бинтовая повязка.
Рис. 45. Пластмассовая пластинка для внешней фиксации «окончатого» перело- ма ребер при переломе ребер.
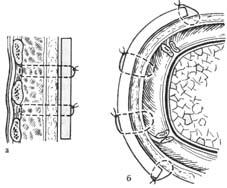
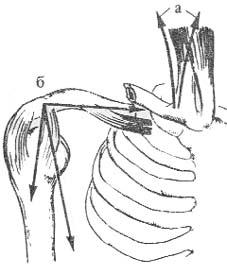 Рис. 46. Фиксация «окончатого» перелома ребер методом Витюгова–Айбабина:
Рис. 46. Фиксация «окончатого» перелома ребер методом Витюгова–Айбабина:
а – вертикальная плоскость; б – горизон-
тальная плоскость. Рис. 47. Смещение костных отломков при переломе ключицы: а, б – распределение сил, смещающих центральный и перифе- рический отломки.


Рис. 48. Транспортная иммобилизация руки при переломе лопатки.
Рис. 49. Положение пальцев кисти при иммобилизации верхней конечности.

Рис. 50. Моделирование лестничной шины при транспортной иммобилизации всей верхней конечности.
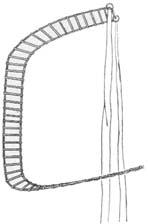 Рис. 51. Лестничная шина, изогнутая для иммобилизации всей верхней конечности.
Рис. 51. Лестничная шина, изогнутая для иммобилизации всей верхней конечности.

Рис. 52. Транспортная иммобилизация всей верхней конечности лестничной шиной: а – прикладывание шины к верхней конечности и связывание ее концов; б – укрепление шины бинтованием; в – подвешивание руки на косынке.
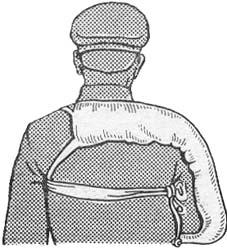
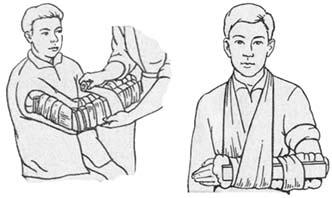
Рис. 53. Фиксация верхнего конца лестнич- ной шины при иммобилизации верхней ко- нечности.
Рис. 54. Транспортная иммобилизация лок- тевого сустава и предплечья:
а – лестничной шиной; б - подручными средствами (с помощью дощечек).
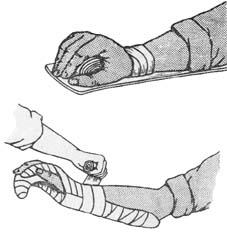
Рис. 55. Транспортная иммобилизация кисти и пальцев: иммобилизация лестничной шиной; положение кисти и пальцев на фанерной шине.
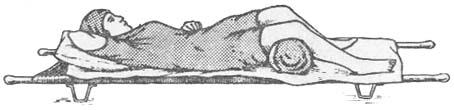
Рис. 56. Транспортная иммобилизация при повреждениях таза на носилках со щитом.
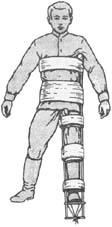
Рис. 57. Транспортная иммобилизация шиной Дитерихса фиксированной гипсовыми кольцами.

Рис. 58. Транспортная иммобилизация лестничными шинами при повреждениях бедра, тазобедренного и коленного суставов.
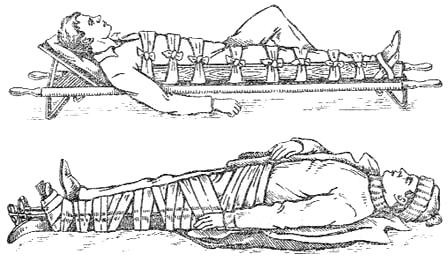
Рис. 59. Транспортная иммобилизация подручными средствами при повреждениях бедра, тазобедренного и коленного суставов: а – из узких досок; б – при помощи лыж и лыжных палок.
Рис. 60. Транспортная иммобилизация при повреждении нижних конечностей методом
«нога к ноге»: а – простая иммобилизация; б – иммобилизация с легким вытяжением.
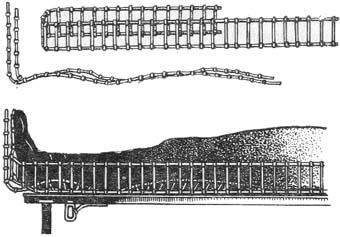
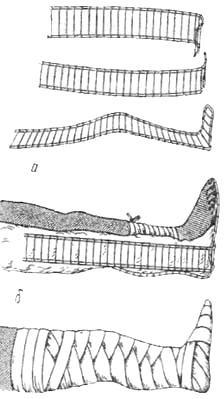 Рис. 61. Иммобилизация тремя лестнич- ными шинами повреждений голени, голе- ностопного сустава, стопы:
Рис. 61. Иммобилизация тремя лестнич- ными шинами повреждений голени, голе- ностопного сустава, стопы:
а – подготовка лестничных шин; б – нало- жение и фиксация шин
Рис. 62. Иммобилизация двумя лестнич- ными шинами повреждений голени, голе- ностопного сустава и стопы

Рис. 63. Транспортная иммобилизация по- вреждений голеностопного сустава и сто- пы лестничной шиной
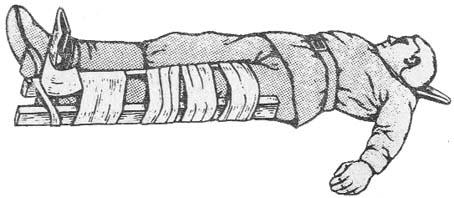
Рис. 64. Транспортная иммобилизация повреждений голени, голеностопного сустава, об- ширных повреждений стопы подручными средствами
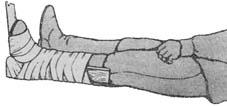
Рис. 65. Транспортная иммобилизация повреждений стопы и пальцев при помощи дощечек.
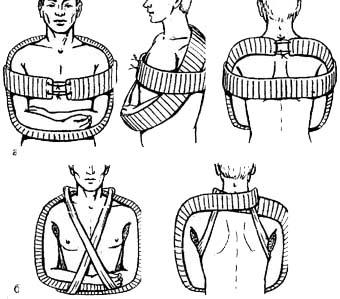
Рис. 66. Транспортная иммобилизация лестничными шинами при множественных повре- ждениях обеих верхних конечностей: а – П-образной шиной; б – сдвоенными шинами
ТЕСТОВЫЕ ЗАДАНИЯ ДЛЯ САМОКОНТРОЛЯ.На вопросы 1-15 дайте один правильный ответ.
К МЯГКИМ ПОВЯЗКАМ ОТНОСИТСЯ
гипсовая повязка
косыночная повязка
шина Крамера
аппарат Илизарова
ПРИ РАНЕНИЯХ ВОЛОСИСТОЙ ЧАСТИ ГОЛОВЫ НАКЛАДЫВАЕТСЯ ПОВЯЗКА
крестообразная на затылок и шею
пращевидная
«уздечка»
«чепец»
ПРИ УШИБЕ ПЛЕЧЕВОГО СУСТАВА НАКЛАДЫВАЮТ ПОВЯЗКУ
черепашью
колосовидную
восьмиобразную
Дезо
ДЛЯ ТРАНСПОРТНОЙ ИММОБИЛИЗАЦИИ ИСПОЛЬЗУЕТСЯ
шина Кузьминского
шина Белера
шина Крамера
шина ЦИТО
КАКОЙ ВИД ПОВЯЗКИ ИСПОЛЬЗУЕТСЯ ПРИ РАСТЯЖЕНИИ СВЯЗОК В ГОЛЕ- НОСТОПНОМ СУСТАВЕ
спиральная
восьмиобразная
колосовидная
черепашья
ЛЕЙКОПЛАСТЫРНЫЕ ПОВЯЗКИ ОТНОСЯТСЯ К
давящим
клеевым
твердым
жидким
КРЕСТООБРАЗНУЮ ПОВЯЗКУ ПРИМЕНЯЮТ ПРИ ПОВРЕЖДЕНИИ
плечевого сустава
коленного сустава
лучезапястного сустава
III пальца кисти
ПРИ ОКАЗАНИИ ПОМОЩИ ПОСТРАДАВШЕМУ С ТРАВМОЙ КЛЮЧИЦЫ ЦЕЛЕСООБРАЗНО ИСПОЛЬЗОВАТЬ
шину Крамера
повязку Дезо
гипсовую лонгету
колосовидную повязку
ОККЛЮЗИОННУЮ ПОВЯЗКУ ИСПОЛЬЗУЮТ ПРИ
артериальном кровотечении
переломе ребер
клапанном пневмотораксе
открытом пневмотораксе
ВИД ПОВЯЗКИ ПРИ ВЕНОЗНОМ КРОВОТЕЧЕНИИ
давящая
окклюзионная
спиральная
лейкопластырная
ПОВЯЗКА, ПРИМЕНЯЕМАЯ ПРИ РАНЕНИИ ПАЛЬЦЕВ КИСТИ
крестообразная
«перчатка»
черепашья
змеевидная
ПРИ ПЕРЕЛОМЕ НИЖНЕЙ ЧЕЛЮСТИ НЕОБХОДИМА ПОВЯЗКА
возвращающаяся
пращевидная
восьмиобразная
крестообразная
ПОВЯЗКА, ПРИМЕНЯЕМАЯ ПРИ НОСОВОМ КРОВОТЕЧЕНИИ
лейкопластырная
пращевидная
«уздечка»
циркулярная
ПРИ ТРАВМЕ КОЛЕННОГО СУСТАВА НАКЛАДЫВАЮТ ПОВЯЗКУ
черепашью
змеевидную
спиральную
колосовидную
ПОСЛЕ ВСКРЫТИЯ КАРБУНКУЛА НА ЗАДНЕЙ ПОВЕРХНОСТИ ШЕИ ЛУЧШЕ ИСПОЛЬЗОВАТЬ ПОВЯЗКУ
«чепец»
крестообразную
«уздечку»
возвращающуюся
ПОВЯЗКУ ДЕЗО ИСПОЛЬЗУЮТ ПРИ ПЕРЕЛОМЕ
костей предплечья
грудины
ключицы
ребер
ПРИ ОЖОГЕ КИСТИ КИПЯТКОМ НАКЛАДЫВАЮТ ПОВЯЗКУ
сходящуюся
клеевую
«варежка»
«перчатка»
ЛЕЙКОПЛАСТЫРНАЯ ЧЕРЕПИЦЕОБРАЗНАЯ ПОВЯЗКА НАКЛАДЫВАЕТСЯ ПРИ ПЕРЕЛОМЕ
грудины
ребер
ключицы
позвоночника
К ТВЕРДЫМ ПОВЯЗКАМ ОТНОСИТСЯ
бинтовая
гипсовая
клеевая
давящая
ПРИ ВЫВИХЕ ПЛЕЧА ПРИМЕНЯЮТ ПОВЯЗКУ
косыночную
спиральную
восьмиобразную
круговую
ПРИ ОТКРЫТЫХ ПЕРЕЛОМАХ НАКЛАДЫВАЮТ ГИПСОВУЮ ПОВЯЗКУ
мостовидную
окончатую
створчатую
лонгетную
ПРИ ПЕРЕЛОМЕ ЛОДЫЖЕК НАКЛАДЫВАЮТ ГИПСОВУЮ ПОВЯЗКУ
U-образную
мостовидную
сапожок
циркулярную
ПОСЛЕ ВПРАВЛЕНИЯ ВЫВИХА ПЛЕЧА НАКЛАДЫВАЮТ ПОВЯЗКУ
Дезо
колосовидную
крестообразную
Вельпо
СУСПЕНЗОРИЙ — ЭТО ПОВЯЗКА НА
мошонку
ягодицу
плечо
кисть
Задача № 1.
В качестве врача «скорой помощи» Вы прибыли к ребенку 6 лет, получив- шему ожог правой кисти пламенем. При осмотре в зоне поражения - ярко выраженная гиперемия кожи, на тыле кисти определяется некротический струп серо-коричневого цвета, в области тыльной поверхности пальцев – об- рывки эпителия, целые пузыри с геморрагическим отделяемым.
Какую повязку Вы используете при оказании первой помощи?
В чем ее назначение?
К какому виду повязок по технике выполнения она относится?
В каком положении должен находиться пострадавший при наложении по- вязки?
Куда необходимо транспортировать пострадавшего?
В травмпункт обратился подросток 13 лет, который упал с гимнастического снаряда, после чего почувствовал резкую боль в правом голеностопном сус- таве. При обследовании отмечается умеренный отек области сустава, ограни- чение объема активных и пассивных движений из-за болей, болезненность при пальпации. На рентгенограмме нарушения целостности и смещения сус- тавных поверхностей не выявлено.
Какую повязку необходимо использовать в лечении больного?
В чем ее назначение?
Какой материал необходим для наложения повязки?
В каком положении должна находиться конечность пациента при наложе- нии повязки?
На какие еще анатомические области возможно наложение этой повязки?
В отделение поступил больной 12 лет с рожистым воспалением правой голе- ни. При осмотре в области правой голени отмечается выраженный отек, ин- тенсивная гиперемия с четким «географическим» контуром, локальная ги- пертермия. На область гиперемии и отека в перевязочной нанесен порошок Банеоцин.
С помощью какой повязки можно зафиксировать препарат на голени?
Где накладывается первый фиксирующий тур этой повязки?
В каком положении должна находиться конечность при бинтовании?
Перечислите правила техники бинтования.
С какой целью при выполнении повязки на голень могут выполняться пе- регибы бинта?
Пациент С., 10 лет, оперирован по поводу острого гнойного препателлярного бурсита слева. Эвакуировано до 20 мл гнойного экссудата, произведено дре- нирование синовиальной сумки резиновыми выпускниками. Наложена асеп- тическая повязка. В Вашем распоряжении имеется только марлевый бинт.
Каким образом можно зафиксировать асептическую повязку?
Какие разновидности этой повязки Вам известны?
Какие правила техники бинтования используются при наложении повязки?
Когда больному будет показана перевязка?
Назовите этапы перевязки.
Больной С., 41 года, выполнена операция флебэктомия с перевязкой несо- стоятельных перфорантных вен на голени по поводу варикозной болезни правой нижней конечности. В послеоперационном периоде показано нало- жение компрессионной повязки эластическим бинтом.
Как с помощью марлевого бинта можно закрепить перевязочный материал на ранах бедра и голени?
Где будет наложен первый фиксирующий тур этой повязки?
В каких еще случаях в клинической практике возникает необходимость использования этой повязки?
Возможны ли другие способы фиксации повязок у данной больной?
В чем преимущества бинтовой повязки?
У пострадавшего имеются поверхностные резаные раны тыльной поверхно- сти первого и второго пальцев правой кисти. Пострадавший трудоспособен, его профессиональная деятельность не связана с необходимостью выполне- ния точных движений кистью (вахтер), больной продолжает работать.
Какую повязку необходимо наложить на первый палец?
Какую функцию первого пальца позволяет сохранить эта повязка?
Какую повязку следует наложить на второй палец?
В чем назначение повязок?
На какие еще анатомические области возможно наложение этих повязок?
На прием к хирургу обратился больной Б., 24 лет, которому четыре дня назад в травмпункте была выполнена первичная хирургическая обработка раны ла- донной поверхности левой кисти. Повреждений сухожилий, сосудисто- нервных пучков кисти не выявлено. Операция была завершена наложением кожных швов. В последующие сутки больной самостоятельно выполнял пе- ревязки на дому. Обратиться за помощью заставило усиление и распираю- щий характер болей в области раны, отек кисти, повышение температуры те- ла до 38,3°С. При осмотре в области левой кисти определяется бинтовая по- вязка, пропитанная с ладонной поверхности гнойным экссудатом.
Сформулируйте показания к перевязке больного.
Какие диагностические мероприятия Вы выполните на перевязке?
Какие лечебные мероприятия будут Вами предприняты?
Как Вы закончите операцию?
Какую бинтовую повязку можно использовать для фиксации перевязочного материала на ране?
У больного В., 75 лет, оперированного по поводу облитерирующего атеро- склероза сосудов нижних конечностей, гангрены правой стопы (выполнена
ампутация правой нижней конечности на уровне средней трети бедра), на пя- тые сутки послеоперационного периода повязка сухая. По сквозному дрена- жу из мягких тканей отделяемого нет (дренаж не функционирует).
Имеются ли показания к перевязке?
Перечислите этапы перевязки.
В чем особенности выполнения второго этапа перевязки у этого больного?
С помощью какой бинтовой повязки возможно закрепление перевязочного материала в области культи бедра?
Какие требования предъявляются к готовой бинтовой повязке?
В поликлинику на прием к хирургу обратилась пациентка Т., 28 лет, с клини- ческой картиной неосложненного фурункула передней поверхности правого плеча. При обследовании определяется локальная гиперемия, пальпируется плотный болезненный инфильтрат размерами до 1 см в диаметре без призна- ков размягчения. Диагностирован фурункул в стадии инфильтрации.
Какую лечебную повязку можно назначить больной?
Какое действующее вещество используется при наложении повязки?
Из каких слоев она состоит?
Как закрепить повязку в области правого плеча?
Каковы критерии эффективности использования повязки у этой больной?
Больной Н., 27 лет, амбулаторно выполнена операция вскрытия подкожного панариция ногтевой фаланги второго пальца левой кисти. Операция законче- на дренированием гнойного очага и наложением асептической повязки.
Какую бинтовую повязку необходимо выполнить для закрепления перевя- зочного материала на ране?
Где нужно начинать первый фиксирующий тур повязки?
Перечислите правила, касающиеся положения бинтующего и пациента при наложении бинтовых повязок.
На какой поверхности кисти должны располагаться переходы между тура- ми повязки на кисти и на пальце?
На какой день необходимо назначить первую перевязку больной?
Ответы к тестовым заданиям
| 1-2 | 6-2 | 11-2 | 16-3 | 21-2 |
| 2-4 | 7-3 | 12-2 | 17-3 | 22-3 |
| 3-2 | 8-2 | 13-2 | 18-2 | 23 -1 |
| 4-3 | 9-4 | 14-1 | 19-2 | 24-1 |
| 5-2 | 10-1 | 15-2 | 20 -1 |
|
Ответы к ситуационным задачам
Задача №1:При оказании первой помощи необходимо использовать повязку варежка (возвращающуюся на кисть).
Назначением повязки в данном случае является профилактика вторичной инфекции (асептическая повязка).
По технике выполнения варежка представляет собой возвращающуюся по- вязку на кисть.
Предплечье травмированной конечности уложено на стол, кисть свободно свисает, неподвижна.
Предпочтительна госпитализация в ожоговый центр, при невозможности – в травматологическое или хирургическое отделение стационара.
Восьмиобразная повязка на голеностопный сустав.
Повязка применяется для фиксации голеностопного сустава.
Эластический бинт.
Конечность должна быть неподвижна, находится в функционально выгод- ном положении.
I палец кисти и стопы, коленный сустав, задняя поверхность шеи, затылоч- ная область, верхние отделы грудной клетки, промежность.
1.Спиральная (с перегибами) повязка на голень. 2.Выше или ниже поврежденного участка.
Конечность неподвижна, находится в функционально выгодном положе- нии.
Придать больному наиболее удобное положение, при котором не усилива- ется боль. Во время бинтования следить за выражением лица пострадавшего. При наложении стерильной повязки нельзя касаться тех слоев марли, кото- рые будут непосредственно соприкасаться с раной; бинтовать следует двумя руками, осуществляя вращение головки бинта вокруг бинтуемой части тела. При этом бинт необходимо развертывать слева направо. Каждый последую- щий виток бинта должен закрывать половину или две трети ширины преды- дущего; бинтуемая часть тела, особенно конечности, должна находиться в том положении, в котором она будет находиться после наложения повязки.
Перегибы позволяют лучше моделировать повязку, способствуя ее более стойкому удерджанию на голени, имеющей конусовидную форму (особенно у тучных пациентов).
Сделать черепашью повязку.
Сходящаяся и расходящаяся.
Придать больному наиболее удобное положение, при котором не усилива- ется боль. Во время бинтования следить за выражением лица пострадавшего. При наложении стерильной повязки нельзя касаться тех слоев марли, кото- рые будут непосредственно соприкасаться с раной; бинтовать следует двумя
руками, осуществляя вращение головки бинта вокруг бинтуемой части тела. При этом бинт необходимо развертывать слева направо. Каждый последую- щий виток бинта должен закрывать половину или две трети ширины преды- дущего; бинтуемая часть тела, особенно конечности, должна находиться в том положении, в котором она будет находиться после наложения повязки. Например, повязка, наложенная на коленный сустав в согнутом положении, будет непригодна, если больной после этого начнет ходить; завязывать конец бинта или фиксировать его булавкой следует над здоровой частью тела.
Независимо от пропитывания внешних слоев перевязка показана в первые сутки или раньше (при кровотечении, пропитывании, смещении, невыполне- нии своей функции).
Этапы перевязки: снятие старой повязки и туалет кожи; выполнение мани- пуляций в ране; наложение новой повязки; ее фиксация.
Наложить ползучую повязку.
В области голеностопного сустава.
Применяется для фиксации большого по протяжению перевязочного мате- риала, а потом переходит в обычную спиральную. Ползучей повязкой фикси- руют подкладочный материал под гипс.
Возможно использование лейкопластырной и спиральной повязок.
Она прочно удерживается и равномерно давит на ткани тела (компресси- онный эффект), не вызывает аллергии, может быть наложена на участки с волосяным покровом.
Колосовидную на первый палец.
Повязка позволяет сохранить функцию противопоставления.
На второй палец необходимо наложить спиральную повязку.
Назначение внутренних слоев повязки — остановка кровотечения и защита раны от вторичного инфицирования. Внешние слои служат для фиксации и удержания перевязочного материала на ранах.
Возможно наложение колосовидной повязки на плечевой, тазобедренный суставы, спиральной - на плечо, предплечье, голень, бедро, туловище.
Загрязнение повязки, необходимость выполнения диагностических и ле- чебных мероприятий.
Необходимо произвести осмотр кожи вокруг раны, пальпацию краев раны, зондирование раны.
Вторичная хирургическая обработка раны: снятие швов, ревизия раны, вскрытие гнойных затеков, санация, дренирование.
Наложением асептической повязки.
Для фиксации перевязочного материала на ране можно использовать по- вязку варежка (возвращающаяся на кисть).
Да, необходимы диагностические и лечебные мероприятия.
Этапы перевязки: снятие старой повязки и туалет кожи; выполнение мани- пуляций в ране; наложение новой повязки; фиксация повязки.
В основе второго этапа в данном случае лежат диагностические мероприя- тия: осмотр линии швов, пальпация краев, зондирование, а также лечебные мероприятия: удаление нефункционирующего дренажа.
Повязка на культю (возвращающаяся).
Повязка должна: выполнять свою функцию (фиксация перевязочного ма- териала, сохранение плотной фиксации материала без смещения до следую- щей перевязки); быть удобной для пациента; эстетичной.
В лечении возможно использование полуспиртовых компрессов.
Спирт этиловый, спиртовый раствор борной кислоты.
Ткань (обычно марля в несколько слоев), смоченная действующим средст- вом; целлофан или клеенка; толстый слой ваты, фиксирующий слой.
С помощью колосовидной повязки на плечевой сустав.
Уменьшение или исчезновение признаков воспаления, отсутствие симпто- мов наличия гноя.
Возвращающуюся или спиралевидную повязку.
Вокруг лучезапястного сустава.
Уложить или усадить пациента; придать бинтуемой конечности удобное физиологическое положение; стоять лицом к пациенту, чтобы вести наблю- дение за его состоянием; начинать бинтование от периферии к центру, слева направо, равномерным натяжением по всей длине конечности, каждый сле- дующий тур перекрывает предыдущий на ½ ширины бинта; раскатывать бинт по бинтующей поверхности, не отрывая от нее; бинтовать двумя рука- ми: одной раскатывать головку бинта, другой расправлять его ходы; закреп- лять повязки последними турами бинта.
Переходы между турами повязки на кисти и на пальце должны распола- гаться на тыльной поверхности кисти.
В первые сутки, независимо от пропитывания внешнего слоя или раньше при наличии показаний.
Полезное для учителя