

СДЕЛАЙТЕ СВОИ УРОКИ ЕЩЁ ЭФФЕКТИВНЕЕ, А ЖИЗНЬ СВОБОДНЕЕ
Благодаря готовым учебным материалам для работы в классе и дистанционно
Скидки до 50 % на комплекты
только до
Готовые ключевые этапы урока всегда будут у вас под рукой
Организационный момент
Проверка знаний
Объяснение материала
Закрепление изученного
Итоги урока

Метод разработка лекции ПМ. 01 Диагностическая деятельность МДК. 01.01 Пропедевтика клинических дисциплин Тема: «Диагностика заболеваний желудка, поджелудочной железы, кишечника» специальность 31.02.01 Лечебное дело
Данная метод разработка лекции по ПМ. 01 Диагностическая деятельность МДК. 01.01 Пропедевтика клинических дисциплин Тема: «Диагностика заболеваний желудка, поджелудочной железы, кишечника» поможет преподавателю для подготовки будущего фельдшера к практической деятельности.
специальность 31.02.01 Лечебное дело
Просмотр содержимого документа
«Метод разработка лекции ПМ. 01 Диагностическая деятельность МДК. 01.01 Пропедевтика клинических дисциплин Тема: «Диагностика заболеваний желудка, поджелудочной железы, кишечника» специальность 31.02.01 Лечебное дело»
Государственное бюджетное профессиональное образовательное учреждение
«Кропоткинский медицинский колледж»
министерства здравоохранения Краснодарского края
(ГБПОУ «Кропоткинский медицинский колледж»)
МЕТОДИЧЕСКАЯ РАЗРАБОТКА
ЛЕКЦИОННОГО ЗАНЯТИЯ
ПМ. 01 Диагностическая деятельность
МДК. 01.01 Пропедевтика клинических дисциплин
Тема: «Диагностика заболеваний желудка, поджелудочной железы, кишечника».
специальность 31.02.01 Лечебное дело
2 курс,
3 семестр
Составил преподаватель: Рудакова Елена Леонидовна
г. Кропоткин
2022г
Рассмотрено Утверждаю
Председатель ЦК Заместитель директора по УМР
«Клинические дисциплины» ______________ В. Г. Гиренко
_________ Н.В. Байкова . «___»___________2022г.
«___»__________2022г.
Согласовано
Заведующий
методическим отделом
___________ Н. В. Марковская
«___»___________2022г.
СОДЕРЖАНИЕ:
I. Основная часть:
1.1 Выписка из протокола заседания ЦК.
1.2 Выписка из Федерального государственного образовательного стандарта.
1.3 Выписка из рабочей программы.
1.4 Рецензия на методическую разработку.
1.5 Пояснительная записка.
1.6 Мотивация темы.
1.7 Методические цели занятия.
1.8 Педагогические цели занятия.
1.9 Методы и приемы организации учебного процесса.
1.10 Внутренняя интеграция занятия.
1.11 Межпредметная интеграция занятия.
1.12 Хронологическая карта лекционного занятия.
1.13 Технологическая карта лекционного занятия.
1.14 Средства обучения и контроля.
1.15 Литература.
II. Методические указания:
Методические указания для преподавателя.
III.Приложения.
3.1 Вопросы для фронтального опроса. (Приложение 1).
3.2 Конспект «Диагностика заболеваний желудка, поджелудочной железы, кишечника». (Приложение 2).
3.3 Мультимедийная презентация. (Приложение 3).
3.4 Вопросы для фронтального опроса. (Приложение 4).
3.5 Нормативно-правовые документы и приказы.(Приложение 5).
1.1 ВЫПИСКА
из протокола № _____
заседания ЦК «Клинические дисциплины»
от «___» ______ 20___ г.
Слушали: преподавателя Е. Л. Рудакову по вопросу представления методической разработки для проведения лекционного занятия по Пм.01 Диагностическая деятельность МДК. 01.01 Пропедевтика клинических дисциплин с темой: «Диагностика заболеваний желудка, поджелудочной железы, кишечника».
Специальность 31.02.01 Лечебное дело углубленная подготовка 2 курс, 3 семестр.
Постановили: предложенная методическая разработка для проведения лекционного занятия по ПМ. 01 Диагностическая деятельность МДК. 01.01 Пропедевтика клинических дисциплин с темой: «Диагностика заболеваний желудка, поджелудочной железы, кишечника», соответствует требованиям, предъявляемым к содержанию и уровню подготовки обучающихся 2 курса, специальности 31.02.01 Лечебное дело углубленная подготовка.
Председатель
ЦК «Клинические дисциплины» __________ Н. В. Байкова
1.2 ВЫПИСКА ИЗ ФЕДЕРАЛЬНОГО ГОСУДАРСТВЕННОГО ОБРАЗОВАТЕЛЬНОГО СТАНДАРТА
В соответствии с требованиями ФГОС к уровню подготовки выпускников
СПО Лечебное дело углубленная подготовка ПМ.01 Диагностическая деятельность
Обучающийся должен иметь практический опыт:
- обследования пациента;
- интерпретации результатов обследования лабораторных и инструментальных методов диагностики;
- постановки предварительного диагноза;
- заполнения истории болезни, амбулаторной карты пациента.
Обучающийся должен уметь:
- планировать обследование пациента;
- осуществлять сбор анамнеза;
- применять различные методы обследования пациента;
- формулировать предварительный диагноз в соответствии с современными классификациями;
- интерпретировать результаты лабораторных и инструментальных методов диагностики;
- оформлять медицинскую документацию.
Обучающийся должен знать:
- топографию органов и систем организма в различные возрастные периоды;
- биоэлектрические, биомеханические и биохимические процессы, происходящие в организме;
- основные закономерности развития и жизнедеятельности организма;
- строение клеток, тканей, органов и систем организма во взаимосвязи с их функцией в норме и патологии;
- основы регуляции физиологических функций, принципы обратной связи, механизм кодирования информации в центральной нервной системе;
- определение заболеваний;
- общие принципы классификации заболеваний;
- этиологию заболеваний;
- патогенез и патологическую анатомию заболеваний;
- клиническую картину заболеваний, особенности течения, осложнения у различных возрастных групп;
-методы клинического, лабораторного, инструментального обследования.
Обучающийся должен овладеть:
| ПК 1.1. | Планировать обследование пациентов различных возрастных групп. |
| ПК 1.2. | Проводить диагностические исследования. |
| ПК 1.3. | Проводить диагностику острых и хронических заболеваний. |
| ПК 1.4. | Проводить диагностику беременности. |
| ПК 1.5. | Проводить диагностику комплексного состояния здоровья ребёнка. |
| ПК 1.6. | Проводить диагностику смерти. |
| ПК 1.7. | Оформлять медицинскую документацию. |
| ОК 1. | Понимать сущность и социальную значимость своей будущей профессии, проявлять к ней устойчивый интерес. |
| ОК 2. | Организовывать собственную деятельность, выбирать типовые методы и способы выполнения профессиональных задач, оценивать их эффективность и качество. |
| ОК 3. | Принимать решения в стандартных и нестандартных ситуациях и нести за них ответственность. |
| ОК 4. | Осуществлять поиск и использование информации, необходимой для эффективного выполнения профессиональных задач, профессионального и личностного развития. |
| ОК 5. | Использовать информационно-коммуникационные технологии в профессиональной деятельности. |
| ОК 6. | Работать в коллективе и в команде, эффективно общаться с коллегами, руководством, потребителями. |
| ОК 7. | Брать на себя ответственность за работу членов команды (подчиненных), за результат выполнения заданий. |
| ОК 8. | Самостоятельно определять задачи профессионального и личностного развития, заниматься самообразованием, осознанно планировать повышение квалификации. |
| ОК 9. | Ориентироваться в условиях частой смены технологий в профессиональной деятельности. |
| ОК 10. | Бережно относиться к историческому наследию и культурным традициям народа, уважать социальные, культурные и религиозные различия. |
| ОК 11. | Быть готовым брать на себя нравственные обязательства по отношению к природе, обществу, человеку. |
| ОК 12. | Организовывать рабочее место с соблюдением требований охраны труда, производственной санитарии, инфекционной и противопожарной безопасности. |
| ОК 13. | Вести здоровый образ жизни, заниматься физической культурой и спортом для укрепления здоровья, достижения жизненных и профессиональных целей. |
1.3 ВЫПИСКА ИЗ РАБОЧЕЙ ПРОГРАММЫ
Рабочая программа профессионального модуля Пм.01 Диагностическая деятельность-является частью основной профессиональной образовательной программы в соответствии с ФГОС по специальности 31.02.01 Лечебное дело, углубленная подготовка, в части освоения основного вида профессиональной деятельности (ВПД): лечебно-диагностической деятельности и соответствующих профессиональных компетенций (ПК):
ПК 1.1. Планировать обследование пациентов различных возрастных групп.
ПК 1.2. Проводить диагностические исследования.
ПК 1.3. Проводить диагностику острых и хронических заболеваний.
ПК 1.4. Проводить диагностику беременности.
ПК 1.5. Проводить диагностику комплексного состояния здоровья ребёнка.
ПК 1.6. Проводить диагностику смерти.
ПК 1.7. Оформлять медицинскую документацию.
Рабочая программа профессионального модуля может быть использована в дополнительном профессиональном образовании и профессиональной подготовке работников здравоохранения при наличии среднего профессионального образования.
1.2. Цели и задачи модуля – требования к результатам освоения модуля
С целью овладения указанным видом профессиональной деятельности и соответствующими профессиональными компетенциями обучающийся в ходе освоения профессионального модуля должен:
Обучающийся должен иметь практический опыт:
- обследования пациента;
- интерпретации результатов обследования лабораторных и инструментальных методов диагностики;
- постановки предварительного диагноза;
- заполнения истории болезни, амбулаторной карты пациента.
Обучающийся должен уметь:
- планировать обследование пациента;
- осуществлять сбор анамнеза;
- применять различные методы обследования пациента;
- формулировать предварительный диагноз в соответствии с современными классификациями;
- интерпретировать результаты лабораторных и инструментальных методов диагностики;
- оформлять медицинскую документацию.
Обучающийся должен знать:
- топографию органов и систем организма в различные возрастные периоды;
- биоэлектрические, биомеханические и биохимические процессы, происходящие в организме;
- основные закономерности развития и жизнедеятельности организма;
- строение клеток, тканей, органов и систем организма во взаимосвязи с их функцией в норме и патологии;
- основы регуляции физиологических функций, принципы обратной связи, механизм кодирования информации в центральной нервной системе;
- определение заболеваний;
- общие принципы классификации заболеваний;
- этиологию заболеваний;
- патогенез и патологическую анатомию заболеваний;
- клиническую картину заболеваний, особенности течения, осложнения у различных возрастных групп;
-методы клинического, лабораторного, инструментального обследования.
Рабочая программа профессионального модуля может быть использована при реализации программ дополнительного профессионального образования по специальности 31.02.01 Лечебное дело в соответствии с выше перечисленными компетенциями.
Раздел 1. Пропедевтика и диагностика внутренних болезней.
Тема 1.16 «Диагностика заболеваний желудка, поджелудочной железы, кишечника».
Содержание:
«Острый и хронический гастриты. Язвенная болезнь желудка и 12-перстной кишки.
Хронический панкреатит. Определение. Этиология. Патогенез. Патанатомия. Классификация. Клиника. Осложнения. Диагностика.
Колит. Энтерит. Определение. Этиология. Патогенез. Патанатомия. Классификация. Клиника. Осложнения. Диагностика.
Приказ Минздрава России от 12 ноября 2012 г. № 906н «Об утверждении Порядка оказания медицинской помощи населению по профилю «гастроэнтерология».
Самостоятельная работа.
1. Работа с лекционным материалом, учебниками, справочниками и другими источниками информации по теме занятия; интернет-ресурсов
2.Составление граф-структуры «Диагностика колита и энтерита».
1.4 РЕЦЕНЗИЯ
На методическую разработку открытого лекционного занятия по Пм.01 Диагностическая деятельность МДК. 01.01 Пропедевтика клинических дисциплин
Тема: «Диагностика заболеваний желудка, поджелудочной железы, кишечника», специальность 31.02.01 Лечебное дело углубленная подготовка 2 курс, 3 семестр, преподавателя ГБПОУ «Кропоткинский медицинский колледж» Рудаковой Е. Л.
Методическая разработка составлена в соответствии с требованиями ФГОС, на основании рабочей программы 2021 года в соответствии с общими требованиями, предъявляемыми к методическим разработкам лекционных занятий.
Содержание методической разработки соответствует требованиям, предъявляемым к содержанию и уровню подготовки студентов 2 курса, специальности 31.02.01 Лечебное дело углубленная подготовка.
Содержание методической разработки четко систематизировано и включает в себя пояснительную записку, мотивацию темы, методические и педагогические цели занятия, методы и приемы организации учебного процесса, внутреннюю и межпредметную интеграцию занятия, хронологическую и технологическую карты лекционного занятия, средства обучения и контроля, список литературы для преподавателя и обучающихся.
Методическая разработка предусматривает работу обучающихся с информационными материалами, организацию самостоятельной деятельности, умение работать в коллективе, умение анализировать и систематизировать полученные знания, позволяет формировать профессиональные компетенции: формирование лечебных навыков, решение ситуационных задач в нестандартных ситуациях профессиональной деятельности, ведение документации а также выполнение лечебных вмешательств согласно поставленного диагноза.
Методическая разработка позволяет преподавателю добиться эффективного усвоения материала за счет качественного материального оснащения лекционного занятия.
Содержание методической разработки отвечает требованиям ФГОС и может быть рекомендована для использования в учебном процессе ГБПОУ «Кропоткинский медицинский колледж».
Председатель ЦК «Клинические дисциплины» Н.В. Байкова
ГБПОУ«Кропоткинский медицинский колледж»
1.5 ПОЯСНИТЕЛЬНАЯ ЗАПИСКА
Методическая разработка составлена для проведения лекционного занятия по ПМ 01. Диагностическая деятельность МДК.01.01 Пропедевтика клинических дисциплин Тема: «Диагностика заболеваний желудка, поджелудочной железы, кишечника», специальность 31.02.01 Лечебное дело углубленная подготовка 2 курс, 3 семестр. Максимальная нагрузка составляет 528 часов, из которых 136 часа на теорию и 216 часов на практические занятия. Изучение данной темы соответствует требованиям, предъявленным к содержанию и уровню подготовки обучающихся по Пм.01 Диагностическая деятельность МДК.01.01 Пропедевтика клинических дисциплин, специальность 31.02.01 Лечебное дело, углубленная подготовка 2 курс, 3 семестр. На изучение темы «Диагностика заболеваний желудка, поджелудочной железы, кишечника» отводится 4 часов, из которых 2 часа на теорию и 2 часов на практическое занятие.
Материал методической разработки четко систематизирован и включает в себя, мотивацию темы, методические и педагогические цели занятия, методы и приемы организации учебного процесса, внутреннюю и межпредметную интеграции занятия, хронологическую и технологическую карты лекционного занятия, средства обучения и контроля, список литературы.
Содержание методической разработки позволяет ориентировать обучающихся на формирование знаний по осуществлению диагностики заболеваний желудка, поджелудочной железы, кишечника. Преподавателем сделан акцент на развитие у обучающихся клинического мышления, умения проводить дифференциальную диагностику заболеваний, формулировать предварительный диагноз в соответствии с современными классификациями, составлять схемы индивидуальных планов обследования, при остром и хроническом гастритах, при язвенной болезни желудка и 12-перстной кишки, хроническом панкреатите, колите и энтерите, концентрировать и выделять главное из учебной информации, развить навыки самооценки, понимать социальную значимость будущей профессии, проявлять к ней устойчивый интерес, принимать решение в стандартных и нестандартных ситуациях и нести за них ответственность, использовать коммуникационные технологии в профессиональной деятельности.
Методическая разработка позволяет добиться эффективного усвоения материала за счет обеспечения качественного учебно-методического и материального оснащения процесса обучения.
1.6 МОТИВАЦИЯ
Заболевания желудочно-кишечного тракта занимают одно из первых мест в структуре заболеваемости, среди всех возрастных групп населения, особенно среди лиц молодого, трудоспособного возраста, что составляет медико-социальную проблему, число больных с патологией органов пищеварения продолжает увеличиваться с каждым годом, что обуславливают такие факторы как: распространенность Helicobacter pylori, курение, употребление алкоголя, стрессовые ситуации, применение и злоупотребление такими лекарственными препаратами как, нестероидные противовоспалительные, антибактериальные, гормональные, цитостатики и др.
На долю пациентов с заболеваниями органов пищеварения диспансерной группе терапевта приходится почти 32%. Болезни органов пищеварения часто приводят к длительной нетрудоспособности инвалидности, влекут за собой большие прямые и непрямые затраты, связанные с недопроизведенной продукцией, необходимостью дорогостоящего лечения и реабилитации пациентов, несут огромный экономический ущерб.
Лабораторные и инструментальные методы исследования являются чрезвычайно важными в диагностике не только заболеваний желудка, поджелудочной железы, кишечника, но и всего желудочно-кишечного тракта, т.к. они протекают латентно, без явных клинических признаков и являются основными методами контроля динамики течения заболевания, контроля за эффективностью лечения и дальнейшего прогноза того или иного заболевания.
Для того, чтобы поставить правильный диагноз заболеваний желудка, поджелудочной железы, кишечника, будующему фельдшеру работающему на СМП или ФАПе необходимо провести тщательное субъективное и объективное обследование пациента, в гастроэнтерологии, знать методику осмотра живота, поверхностную и глубокую пальпацию живота, определять методом перкуссии размеры печени и селезёнки, определять асцит, дифференцировать симптомы острого живота, уметь правильно интерпретировать результаты лабораторного и инструментального обследования, т.к. пациенты с симптомами этих заболеваний очень, часто встречаются в практической медицине, а правильно оказанная медицинская помощь и назначенное лечение—это результат точной диагностики заболевания.
Поэтому необходимо освоить методы исследования пациента, знать этиологию, патогенез, патанатомию, классификацию, основные симптомы и синдромы при заболеваниях органов пищеварения, осложнения, что является практической значимостью данной темы.
1.7 МЕТОДИЧЕСКАЯ ЦЕЛЬ
Добиться эффективного усвоения материала за счет:
- обеспечения качественного учебно-методического оснащения процесса
обучения и воспитания;
- экспертная оценка защиты лекционного задания;
- повышения познавательного интереса обучающихся путем активизации
непроизвольных процессов памяти при использовании аудиовизуальной техники
в процессе обучения;
- проведение самостоятельной работы путем формирования малых групп с
использованием элементов самоконтроля;
- использование методики деятельного подхода в обучении: приобретение
знаний, умений, навыков через самостоятельную деятельность (решение
ситуационных задач, составление планов первичной и вторичной профилактики).
- активизации мышления и повышения уровня восприятия информации путем
постановки проблемных вопросов и ситуаций.
1.8 ПЕДАГОГИЧЕСКИЕ ЦЕЛИ ЗАНЯТИЯ
1. Обучающие:
Повторить и закрепить знания студентов по вопросам:
1. Острый и хронический гастриты. Язвенная болезнь желудка и 12-перстной кишки. Хронический панкреатит. Определение. Этиология. Патогенез. Патанатомия. Классификация. Клиника. Осложнения. Диагностика.
2. Колит. Энтерит. Определение. Этиология. Патогенез. Патанатомия. Классификация. Клиника. Осложнения. Диагностика.
3. Приказ Минздрава России от 12 ноября 2012 г. № 906н «Об утверждении Порядка оказания медицинской помощи населению по профилю «гастроэнтерология».
2. Воспитательные:
- Понимать сущность и социальную значимость своей будущей профессии, проявлять к ней устойчивый интерес.
-Организовывать собственную деятельность, выбирать типовые методы и способы выполнения профессиональных задач, оценивать их эффективность и качество.
-Принимать решения в стандартных и нестандартных ситуациях и нести за них ответственность.
-Осуществлять поиск и использование информации, необходимой для эффективного выполнения профессиональных задач, профессионального и личностного развития.
-Использовать информационно-коммуникационные технологии в профессиональной деятельности.
-Работать в коллективе и в команде, эффективно общаться с коллегами, руководством, потребителями.
-Брать на себя ответственность за работу членов команды (подчиненных), за результат выполнения заданий.
-Самостоятельно определять задачи профессионального и личностного развития, заниматься самообразованием, осознанно планировать повышение квалификации.
-Ориентироваться в условиях частой смены технологий в профессиональной деятельности.
-Бережно относиться к историческому наследию и культурным традициям народа, уважать социальные, культурные и религиозные различия.
-Быть готовым брать на себя нравственные обязательства по отношению к природе, обществу, человеку.
-Организовывать рабочее место с соблюдением требований охраны труда, производственной санитарии, инфекционной и противопожарной безопасности.
-Вести здоровый образ жизни, заниматься физической культурой и спортом для укрепления здоровья, достижения жизненных и профессиональных целей.
3. Развивающие:
- Формировать навыки клинического мышления;
- Развивать аккуратность, четкость при выполнении лечебных вмешательств;
- Развивать внимание;
- Активизировать творческие способности студентов.
- Формировать навыки критического мышления;
- Формировать навыки творческого мышления;
-Формировать качества ума (сообразительность, гибкость критичность, самостоятельность, экономичность);
- Развивать познавательные процессы (внимание, воображение, память, восприятие);
- Развивать мыслительные навыки (вычленение, сличение, анализ, синтез, конкретизация, систематизация);
- Формировать познавательные умения (умения задавать вопросы, формулировать проблему, выдвигать гипотезы, доказывать, делать выводы, применять знания);
- Формировать умения и навыки учебного труда (работать с книгой, найти нужный материал в справочнике, составить план работы, найти в тексте главную мысль, составить конспект, ответить на поставленные вопросы);
- Развивать умения применять знания на практике (строить замысел работы, планировать свою деятельность, пользоваться приборами и инструментами);
- Анализировать и оценивать результаты своих действий.
1.9 МЕТОДЫ И ПРИЕМЫ
ОРГАНИЗАЦИИ УЧЕБНОГО ПРОЦЕССА
Тип занятия:
- Лекционное занятие
Методы обучения:
По источнику получения знаний:
- Словесный метод
- Наглядный метод
По степени активности познавательной деятельности:
- Репродуктивный
- Проблемный
- Частично-поисковый
- Объяснительно-иллюстративный метод
Методы, определяющие логику обучения:
- Дедуктивный
- Аналитический
Образовательные технологии: технология проблемного обучения, информационно-коммуникационная технология
1.10 ВНУТРЕННЯЯ ИНТЕГРАЦИЯ ЗАНЯТИЯ
| Предшествующие связи | Сопутствующие связи | Опережающие |
| Тема 1.15: «Диагностика гипертонической болезни, острой и хронической сердечной недостаточности». | Раздел 1. Пропедевтика и диагностика внутренних болезней. Тема1.7: «Методика диагностики заболеваний в гастроэнтерологии». | Тема 1.17: «Диагностика заболеваний гепатобилиарной системы». |
1.11 МЕЖПРЕДМЕТНАЯ ИНТЕГРАЦИЯ ЗАНЯТИЯ
 (карта межпредметных связей)
(карта межпредметных связей)
1.12 ХРОНОЛОГИЧЕСКАЯ КАРТА ЛЕКЦИОННОГО ЗАНЯТИЯ
| № | Этапы учебного занятия | Время (минуты) |
| 1. | Организационный момент. | 2 |
| 2. | Вступление, мотивация изучения темы: - формулировка темы лекции, характеристика ее профессиональной значимости, новизны и степени изученности; - постановка целей; - изложение плана лекции, включающего основные вопросы, подлежащие рассмотрению; - характеристика рекомендуемой литературы. | 3 |
| 3. | Актуализация имеющихся знаний, ретроспекция (вопросы, изученные на прошлой лекции, связь их с новым материалом). | 5 |
| 4. | Основная часть лекции (изложение содержания в соответствии с планом). | 70 |
| 5. | Обобщение и систематизация изученного материала. | 7 |
| 6. | Подведение итогов. | 3 |
1.13 ТЕХНОЛОГИЧЕСКАЯ КАРТА
проведения лекционного занятия на тему:
«Диагностика в гастроэнтерологии. Диагностика заболеваний желудка, поджелудочной железы, кишечника».
| № | Структура | Время (мин.) | Деятельность преподавателя | Деятельность обучающихся | Методическое обоснование |
| 1. | Организационный момент
| 2 | Преподаватель приветствует обучающихся, обращает внимание на внешний вид студентов, санитарное состояние кабинета, проверяет готовность обучающихся к занятию, отмечает отсутствующих. Обеспечивает учебную обстановку в аудитории, психологически настраивает обучающихся на работу. | Обучающиеся приветствуют преподавателя, занимают рабочие места и внимательно слушают преподавателя. | Организует и дисциплинирует обучающихся, воспитывает аккуратность, ответственность обучающихся к себе и к товарищам. Привитие единых требований, улучшение дисциплины. |
| 2. | Вступительное слово преподавателя: - Сообщение темы, характеристика ее профессиональной значимости, новизны и степени изученности. - изложение плана занятия, включающего основные вопросы, подлежащие рассмотрению. - Определение целей, постановка задач. - Начальная мотивация и актуализация опорных знаний обучающихся. - Характеристика используемой литературы.
| 3 | Преподаватель сообщает тему, план занятия. План занятия. 1. Острый и хронический гастриты. Язвенная болезнь желудка и 12-перстной кишки. Хронический панкреатит. Определение. Этиология. Патогенез. Патанатомия. Классификация. Клиника. Осложнения. Диагностика. 2. Колит. Энтерит.Определение. Этиология. Патогенез. Патанатомия. Классификация. Клиника. Осложнения. Диагностика. 3. Приказ Минздрава России от 12 ноября 2012 г. № 906н «Об утверждении Порядка оказания медицинской помощи населению по профилю «гастроэнтерология». Обучающийся должен уметь: - планировать обследование пациента; - осуществлять сбор анамнеза; - применять различные методы обследования пациента; - формулировать предварительный диагноз в соответствии с современными классификациями; - интерпретировать результаты лабораторных и инструментальных методов диагностики; - оформлять медицинскую документацию. Обучающийся должен знать: - топографию органов и систем организма в различные возрастные периоды; - биоэлектрические, биомеханические и биохимические процессы, происходящие в организме; - основные закономерности развития и жизнедеятельности организма; - строение клеток, тканей, органов и систем организма во взаимосвязи с их функцией в норме и патологии; - основы регуляции физиологических функций, принципы обратной связи, механизм кодирования информации в центральной нервной системе; - определение заболеваний; - общие принципы классификации заболеваний; - этиологию заболеваний; - патогенез и патологическую анатомию заболеваний; - клиническую картину заболеваний, особенности течения, осложнения у различных возрастных групп; -методы клинического, лабораторного, инструментального обследования. Обучающийся должен иметь практический опыт: -обследования пациента; -интерпретации результатов обследования лабораторных и инструментальных методов диагностики, -постановки предварительного диагноза; -заполнения истории болезни, амбулаторной карты пациента; | Обучающиеся слушают преподавателя, осмысливают план занятия, ставят перед собой цели, восстанавливают в памяти раннее усвоенные знания. | Создание рабочей обстановки: а) активация внимания; б) побуждение к самостоятельной деятельности. Настраивает на восприятие навыков и умений. Формирует познавательный интерес к учебной деятельности: умение: определять и пользоваться принципами диагностики заболеваний желудка, поджелудочной железы, кишечника знание: принципов диагностики заболеваний желудка, поджелудочной железы, кишечника |
| 3. | Актуализация имеющихся знаний, ретроспекция (вопросы, изученные на прошлой лекции, связь их с новым материалом) | 5 | Преподаватель проводит актуализацию опорных знаний значимость изучаемой темы, дает пояснения о важности изучения данной темы и дисциплины в целом, задает вопросы обучающимся, чтобы обозначить межпредметные и внутри предметные связи. (вопросы для фронтального опроса-приложение 1). | Обучающиеся внимательно слушают преподавателя, участвуют в обсуждении актуальности темы. | С целью выявления готовности обучающихся к занятию. Данный метод позволит проверить исходный уровень знаний всей группы. |
| 4. | Основная часть лекции (изложение содержания в соответствии с планом). | 70 | Преподаватель излагает обозначенную тему занятия План лекции. 1. Острый и хронический гастриты. Язвенная болезнь желудка и 12-перстной кишки. Хронический панкреатит. Определение. Этиология. Патогенез. Патанатомия. Классификация. Клиника. Осложнения. Диагностика. 2. Колит. Энтерит.Определение. Этиология. Патогенез. Патанатомия. Классификация. Клиника. Осложнения. Диагностика. 3. Приказ Минздрава России от 12 ноября 2012 г. № 906н «Об утверждении Порядка оказания медицинской помощи населению по профилю «гастроэнтерология». применяя методы ТСО (конспект лекции «Диагностика заболеваний желудка, поджелудочной железы, кишечника»-приложение 2, мультимедийная презентация: «Диагностика заболеваний желудка, поджелудочной железы, кишечника»-приложение 3, нормативно-правовые документы и приказы-приложение 5).
| Обучающиеся внимательно слушают преподавателя, запоминают последовательность этапов действия, осмысливают ход предстоящей работы, задают возникающие вопросы. | С целью закрепления нового материала. |
| 5. | Обобщение и систематизация изученного материала.
| 7 | Преподаватель делает выводы и обобщение темы, задает вопросы и на основании ответов определяет уровень подготовки группы, обращает внимание на положительные и отрицательные стороны обучающихся. Для контроля и систематизации знаний обучающихся, преподаватель предлагает ответить на вопросы по данной теме:(приложение 4). Анализирует работу обучающихся на занятии, выявляет их ошибки и пути из устранения. | Преподаватель проводит анализ работы обучающихся на занятии, подводит итоги, отмечая их активность . Обучающиеся делают выводы из замечаний преподавателя. | Цель: уметь провести разбор ошибок и составить план исправления замечаний, способов устранения обнаруженных пробелов в знаниях. Воспитание самокритичности, справедливости выдержанности. |
| 6. | Подведение итогов. | 3 | Преподаватель объявляют обучающимся о том, что занятие окончено, напоминает дежурным их обязанности – убрать рабочие места.
| Обучающиеся покидают кабинет. Дежурные приступают к выполнению своих обязанностей: убирают рабочие места в аудитории. | Привитие аккуратности, любви к чистоте и порядку. Развитие чувства ответственности за порученное дело. |
1.14 СРЕДСТВА ОБУЧЕНИЯ
1. Вербальные.
Рабочая программа.
Календарно-тематический план.
Методическая разработка открытого лекционного занятия.
Технологическая карта лекционного занятия.
Литература.
Дидактический материал.
2. Технические средства обучения.
Компьютер.
Проектор.
Интерактивная доска.
Электронные ресурсы (электронный учебник, интернет ресурсы).
3. Специальные.
1. Плакат «Пищеварительная система».
2. Презентация: «Диагностика заболеваний желудка, поджелудочной железы, кишечника».
1.15 ЛИТЕРАТУРА
Основная литература:
ОИ 1. Диагностика терапевтических заболеваний Нечаев В.М., Кулешова И.И., Фролькис Л.С. Москва: «ГЭОТАР –Медиа», 2019-608 стр.-223-231,294-310
ОИ 2. ЭБС «Лань» [Электронный ресурс]. Пропедевтика внутренних болезней. Курс лекций. Заречнева, Т. Ю.-Санкт-Петербург Лань, 2020— 80 с. // URL https://lanbook.com/book/133916, стр.44-48
Интернет –ресурсы(И-Р):
1.Справочная правовая система «Консультант Плюс». 2. Справочная правовая система «Гарант». Профильные web-сайты Интернета: 1.Министерство здравоохранения и социального развития РФ [Электронный ресурс]: http://www.minzdravsoc.ru
2.Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека[Электронный ресурс] : http://www.rospotrebnadzor.ru
3.ФГУЗ Федеральный центр гигиены и эпидемиологии Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека [Электронный ресурс]: http/www.fcgsen.ru
4.Информационно-методический центр «Экспертиза» [Электронный ресурс]: http://www.crc.ru
5.Центральный НИИ организации и информатизации здравоохранения [Электронный ресурс]: http://www.mednet.ru
6. ЭБС «Лань» [Электронный ресурс]: https:// lanbook.com
Справочная литература:
1. Приказ Минздрава России от 12 ноября 2012 г. № 906н «Об утверждении Порядка оказания медицинской помощи населению по профилю «гастроэнтерология».
II. МЕТОДИЧЕСКИЕ УКАЗАНИЯ
2.1 Методические указания для преподавателя
Проведение лекционного занятия требует специальных технических средств обучения (Приложение 3.3). Обучающимся предварительно необходимо дать рекомендации по самоподготовке по внеаудиторной работе.
Занятие следует проводить в специализированном учебном кабинете, так как обучающиеся должны приобрести достаточные знания по данной теме. В ходе учебного процесса необходимо создать благоприятные условия для формирования у обучающихся навыков научной организации труда, интеграции знаний по профессиональным модулям, способствовать формированию компетентных специалистов.
Ha занятии, необходимо будет поддерживать рабочую доброжелательную атмосферу. В начале лекции следует сформулировать четкую мотивацию, обращая особое внимание обучающихся на значимость данной темы в профессиональной деятельности фельдшера, так как в настоящее время диагноз «Гастрит», «Язвенная болезнь желудка и 12-перстной кишки», «Хронический панкреатит», «Колит» и Энтерит»- является достаточно распространенным заболеванием, а фельдшер должен уделять особое внимание, диагностике развития острых и хронических осложнений, данных заболеваний, таких как развитию анемии, образованию пептических язв, внутреннему кровотечению из язв, опухолей, риску развития рака желудка, перитониту, стенозу общего желчного протока, дуоденальной непроходимости, развитию вторичного сахарного диабета, желудочно-кишечного кровотечения из варикозно расширенных вен, обезвоживанию, остеопорозу, перфорация толстой кишки, недержанию кала, кишечной непроходимости и др..
Во время занятия по теме: «Диагностика заболеваний желудка, поджелудочной железы, кишечника» будут рассматриваться следующие вопросы:
1. Острый и хронический гастриты. Язвенная болезнь желудка и 12-перстной кишки. Хронический панкреатит. Определение. Этиология. Патогенез. Патанатомия. Классификация. Клиника. Осложнения. Диагностика.
2. Колит. Энтерит.Определение. Этиология. Патогенез. Патанатомия. Классификация. Клиника. Осложнения. Диагностика.
3. Приказ Минздрава России от 12 ноября 2012 г. № 906н «Об утверждении Порядка оказания медицинской помощи населению по профилю «гастроэнтерология».
После занятия, следует поблагодарить обучающихся за работу, отметить наиболее активных и указать на недостатки, мотивировать их на дальнейшее изучение ПМ.01 Диагностическая деятельность МДК.01.01 Пропедевтика клинических дисциплин.
(Приложение 1.)
III. ПРИЛОЖЕНИЕ
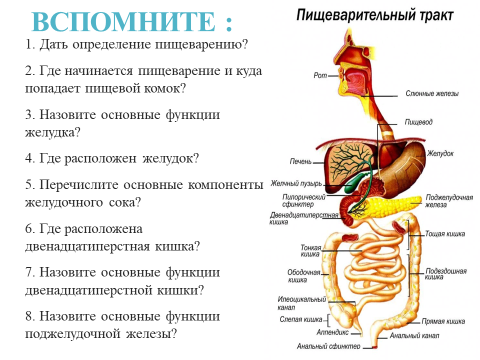
3.1 Вопросы для фронтального опроса:
1. Дать определение пищеварению?
2. Где начинается пищеварение и куда попадает пищевой комок?
3. Назовите основные функции желудка?
4. Где расположен желудок?
5. Перечислите основные компоненты желудочного сока?
6. Где расположена двенадцатиперстная кишка?
7. Назовите основные функции двенадцатиперстной кишки?
8. Назовите основные функции поджелудочной железы?
9. Вспомните строение поджелудочной железы и где вырабатываются инсулин и глюкагон?
10. Назовите функции кишечника и как разделяется?
11. Перечислите субъективные симптомы при заболеваниях органов пищеварения?
12.Что такое пальпация?
13. Какие вы знаете виды пальпации при объективном осмотре заболеваний органов пищеварения?
14. Перечислите лабораторные методы исследования применяемые в гастроэнтерологии?
Эталоны ответов на фронтальный опрос:
1. Пищеварение-совокупность процессов физической и химической переработки пищи в пищеварительном тракте.
2. В полости рта, пищевой комок через пищевод попадает в желудок.
3. Накапливается пища, секреторная, моторная, всасывательная, эксреторная, инкреторная, участие в регуляции РН среды и бактерицидное).
4. Между пищеводом и двенадцатиперстной кишкой.
5. Вода, неферментативные белки, ферменты (пепсин, гастриксин), муцин, фактор Касла, соляная кислота, гидрофосфаты и некоторые другие соединения.
6. Расположенна между желудком и тощей кишкой.
7. Секреторная, моторная и эвакуаторная.
8. Эндо- и экзокринная функцию.
9. Головка, тела и хвоста. Головка и тело ферменты, участвующие в расщеплении веществ в тонкой кишке. Хвост поджелудочной железы - то самое место, где в кровь секретируются гормоны инсулин и глюкагон.)
10. Переваривание и всасывание пищи, удаление образующихся шлаков, синтез некоторых гормонов, участие в иммунных процессах. Кишечник разделяется на тонкую и толстую кишку.
11. Боль, тошнота, рвота, отрыжка, изжога, нарушение аппетита, вздутие, метеоризм и т.д.
12. Ощупывание
13. Поверностная (ориентировачная), глубокая по методу Образцова и Стражеско.
14. Исследование крови, клиническое исследование кала, исследование желудочного сока, дуоденальное зондирование, биопсия.
(Приложение 2.)
Конспект лекции № 16 «Диагностика заболеваний желудка, поджелудочной железы, кишечника».
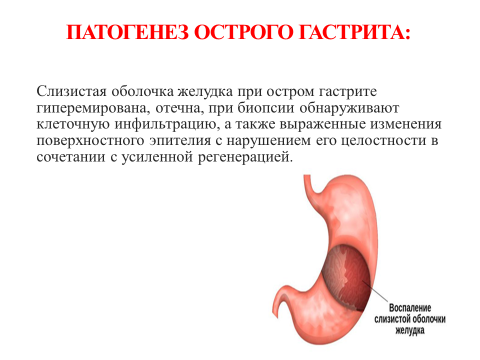
Острый гастрит – воспаление слизистой желудка
Этиология и патогенез
Возникает при нарушении питания, при приеме недоброкачественной, острой пищи, раздражающей слизистую оболочку желудка.
Острый гастрит развивается при приеме некоторых лекарственных средств (аспирин). Он может развиться в результате кишечных инфекций, в сочетании с острым энтеритом и колитом. У людей с нарушенным иммунным статусом – на фоне аллергических реакций, связанных с непереносимостью некоторых пищевых продуктов.
Слизистая оболочка желудка при остром гастрите гиперемирована, отечна, при биопсии обнаруживают клеточную инфильтрацию, а также выраженные изменения поверхностного эпителия с нарушением его целостности в сочетании с усиленной регенерацией.
Клиника:
Больные жалуются на неприятные ощущения, тяжесть в эпигастрии, тошноту, отрыжку, а иногда и рвоту; могут наблюдаться слабость, снижение аппетита, иногда адинамия. Острый гастрит начинается бурно, но в течение 3–4 дней его клинические проявления стихают.
Патоморфология острого гастрита:
а) катаральный ОГ: слизистая отечна, гиперемирована, покрыта слизью, с мелкими кровоизлияниями, эрозиями (дефект до собственной пластинки слизистой).
б) фибринозный ОГ: на слизистой серая пленка фибрина и некроз различной глубины (крупозный фибринозный ОГ - поверхностный некроз и дифтеритический фибринозный ОГ - глубокий некроз).
в) гнойный (флегмонозный) ОГ - вся стенка желудка инфильтрирована лейкоцитами, отечна; с поверхности разреза стекает желто-зеленая гнойная жидкость.
г) некротический (коррозивный) ОГ - коагуляционный или колликвационный некроз слизистой; язвы и эрозии разной глубины.
Хронический гастрит – хроническое воспалительно-дистрофическое заболевание желудка, сопровождающееся структурной перестройкой его слизистой оболочки с прогрессирующей атрофией железистого эпителия, нарушениями секреторной, моторной и нередко инкреторной функции желудка.
Этиология.
Инфицирование слизистой оболочки желудка Helicobacter pylori (HP); значительно реже вирусами герпеса, цитомегаловирусами или грибковой флорой,определенный генетический фактор, приводящий к образованию аутоантител к обкладочным клеткам, повреждающее действие дуоденального содержимого (желчных кислот, изолецитина) на слизистую оболочку желудка и органосберегающих операций.
Экзогенные факторы:
Нарушение питания (нарушение ритма приема пищи, переедание, злоупотребление грубой, острой, горячей пищей),курение и алкоголь,длительный прием некоторых лекарственных средств (салицилаты, преднизолон, препараты наперстянки).
Эндогенные факторы:
Хронические инфекции (полости рта и носоглотки, хронический холецистит, туберкулез и т. д.),заболевания эндокринной системы (болезнь Аддисона, гипотиреоз, сахарный диабет и др.);
нарушение обмена веществ (ожирение, дефицит железа, подагра), заболевания, приводящие к тканевой гипоксии (сердечная и легочная недостаточность и пр.), аутоинтоксикация (уремия).
Патогенез.
Первоначально возникают функциональные расстройства секреции и моторики желудка, в дальнейшем к ним присоединяются органические изменения. Так, в частности избыток ионов водорода при гиперсекреции соляной кислоты угнетает активность сульфатазы, происходит дальнейшее нарушение желудочной секреции (подавление) и повреждение эпителиальных структур слизистой оболочки желудка с последующим нарушением регенерации. Этому способствуют моторно-эвакуаторные нарушения, в результате которых содержимое двенадцатиперстной кишки попадает в желудок, воздействует повреждающе на слизистую оболочку. Этот механизм является главным в развитии рефлюкс-гастрита. Уменьшается количество клеток железистого аппарата, в слизистой оболочке появляется клеточная инфильтрация (неспецифическое воспаление).
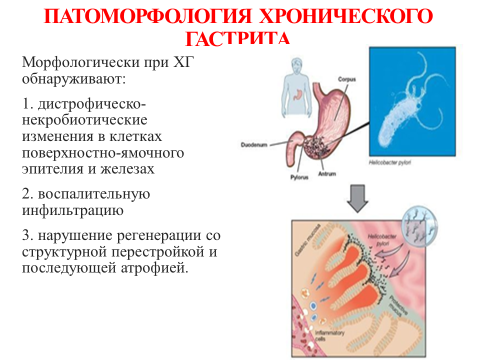
Патоморфология хронического гастрита:
Морфологически при ХГ обнаруживают:
1. дистрофическо-некробиотические изменения в клетках поверхностно-ямочного эпителия и железах
2. воспалительную инфильтрацию
3. нарушение регенерации со структурной перестройкой и последующей атрофией.
Классификация:
-аутоиммунный -фундальный гастрит (хронический гастрит типа А) ассоциированный с Нelicobakter pylari
-антральный гастрит (хронический гастрит типа В)-химически обусловленный
-рефлюкс-гастрит (хронический гастрит типа С)
-смешанный гастрит (хронический гастрит типа А + В)
-особые формы хронического гастрита (лимфоцитарный, эозинофильный, гранулематозный, гиперпластический);
-идиопатический хронический гастрит (с неясной этиологией).
Клиника.
Основные синдромы: желудочная диспепсия, боли в эпигастрии, кишечная диспепсия, астеноневротический синдром.
Реже встречается анемический синдром, полигиповитаминоз, неврологические нарушения, гипокортицизм. В тяжелых случаях нередко развивается В12 –дефицитная анемия.
При обострении хронического гастрита клинические проявления выражены ярко:
желудочная диспепсия (у 90%) проявляется тяжестью, давлением, распиранием в эпигастральной области после еды, отрыжкой, срыгиванием, изжогой, тошнотой, рвотой, изменением аппетита, неприятным вкусом во рту, боли в эпигастрии носят неинтенсивный характер,симптомы кишечной диспепсии (у 20–40%) проявляются метеоризмом, нарушением стула (запоры, поносы, неустойчивый стул),астеноневротический синдром выражен почти у всех больных: раздражительность, неустойчивость настроения, мнительность, канцерофобия, быстрая утомляемость, плохой сон.
I.. Хронический гастрит с выраженной секреторной недостаточностью. Встречается у лиц зрелого и пожилого возраста. Характерные жалобы – поносы (диарея), которые обусловлены недостаточным перевариванием пищи в желудке, нарушением переваривания клетчатки, недостаточность pancreas. Резкая слабость, головокружение после приема богатой углеводами пищи – демпинг-синдром, обусловлен быстрым поступлением пищи в двенадцатиперстную кишку.
II. Хронический гастрит с нормальной или повышенной секреторной функции желудка.
Чаще встречается у лиц молодого и среднего возраста. При обострении преобладают болевой и диспепсический синдромы. Боли, как правило, четко связаны с приемом пищи – возникают непосредственно или спустя 20–30 мин после еды. Реже встречаются «голодные» боли. Обычно боли умеренные или сводятся к чувству тяжести в эпигастрии.
Диспепсический синдром проявляется отрыжкой воздухом, кислым, изжогой, тошнотой, иногда срыгиванием, неприятным вкусом во рту. В период обострения хронический гастрит выражен также неврастенический синдром.
Диагностика
Эзофагогастродуоденоскопия.-патогномоничные морфологические признаки заболевания. Для гастрита характерны отечность, гиперемия, эрозии, истончение и атрофия эпителия, участки метаплазии, усиление сосудистого рисунка.
Рентгенография желудка. Показано контрастное исследование с бариевой смесью. О наличии гастрита свидетельствует утолщение складок (более 5 мм), наличие узлов слизистой оболочки, увеличение желудочных полей, множественные эрозии.
Внутрижелудочная рН-метрия. С помощью суточного измерения кислотности в желудке оценивается секреторная функция органа и определяется клиническая форма гастрита. Метод также может использоваться для оценки эффективности антисекреторной терапии.
Дыхательный тест на хеликобактер. Для выявления H. pylori измеряется концентрация углерода в выдыхаемом воздухе. Результаты являются положительными при показателе более 4‰. В сомнительных случаях рекомендована ПЦР-диагностика, определение антител к хеликобактеру в крови.
Исследование желудочного сока. Метод направлен на изучение секреторной функции желудка. В ходе анализа оценивают общую кислотность, содержание ферментов, слизи, других веществ. При микроскопии осадка выявляют эпителиоциты, мышечные волокна и др.
В общем анализе крови возможны признаки В12-дефицитной анемии: снижение эритроцитов и гемоглобина, появление мегалобластов. При подозрении на аутоиммунную природу заболевания проводят серологические реакции для поиска антипариетальных антител.
Диагностически значимым является определение сывороточных уровней пепсиногенов 1 и 2, гастрина. В копрограмме обнаруживается большое количество непереваренных мышечных волокон, зерен крахмала, клетчатки, реакция Грегерсена может быть положительной. В сложных случаях рекомендована МСКТ органов брюшной полости, УЗИ желчного пузыря, печени, поджелудочной железы, антродуоденальная манометрия. Наиболее точный метод установления морфологического диагноза — гистологического исследование биоптата.
Дифференциальную диагностику осуществляют с функциональной диспепсией, другими заболеваниями ЖКТ (язвенной болезнью, хроническим панкреатитом, холециститом), патологией кишечника (целиакией, болезнью Крона), витаминной недостаточностью (пернициозной анемией, пеллагрой), кишечными инфекциями (сальмонеллезом, эшерихиозом, спру). Помимо консультации гастроэнтеролога пациенту рекомендованы осмотры инфекциониста, гематолога, гепатолога. Для исключения инфаркта миокарда назначается консультация кардиолога, при возможном раке желудка — онколога.
Язвенная болезнь – хроническое рецидивирующее заболевание, склонное к прогрессированию, с вовлечением в патологический процесс наряду с желудком и двенадцатиперстной кишкой других органов системы пищеварения, развитию осложнений, угрожающих жизни больного. Заболевание возникает вследствие расстройств нейрогуморальной и эндокринной регуляции, секреторных и моторных процессов, а также нарушений защитных механизмов слизистой оболочки этих органов.
Этиология.
Факторы:
длительное и часто повторяющееся нервно-эмоциональное перенапряжение (стресс);
генетическая предрасположенность, в том числе стойкое повышение кислотности желудочного сока;
другие наследственно-конституциональные особенности (О(1) группа крови; HLA-В5-антиген; снижение активности α-антитрипсина);
наличие хронического гастрита, дуоденита, функциональных нарушений желудка и двенадцатиперстной кишки;
нарушение режима питания;
курение и употребление спиртных напитков;
употребление некоторых лекарственных препаратов, обладающих ульцерогенными свойствами (аспирин, бутадион, индометацин).
Патогенез.
Под воздействием этиологических факторов происходит нарушение нейроэндокринной регуляции секреторной, моторной, инкреторной функции желудка и двенадцатиперстной кишки с повышением активности парасимпатического отдела вегетативной нервной системы.
Ваготония обусловливает нарушение моторики и способствует усилению секреции желудочного сока, повышению активности агрессивных факторов. Также происходит увеличение уровня гастрина в связи с повышением секреции кортизола надпочечниками в результате нейроэндокринных нарушений.
Снижается регенераторная способность слизистой оболочки: защитная функция ее муколитического барьера становится менее современной в связи с уменьшением выделения слизи, что способствует развитию повреждений слизистой оболочки.
Существенная роль в развитии язвенной болезни отводится Нelicobacter pylori. НР, попадая в организм, расселяются преимущественно в антральном отделе желудка, что приводит к развитию активного хронического воспаления вследствие выделения ими ряда протеолитических ферментов (уреаза, каталаза, оксидаза и др.) и токсинов. Происходит разрушение защитного слоя слизистой оболочки и ее повреждение. Одновременно развивается нарушение моторики желудка, при котором происходит ранний заброс кислого желудочного содержимого в двенадцатиперстную кишку, что приводит к «закислению» содержимого луковицы. Кроме того, персистенция Нelicobakter pylari способствует развитию гипергастринемии, которая при имеющейся исходно высокой кислотности усугубляет ее и ускоряет сброс содержимого в двенадцатиперстную кишку.
Классификация:
1) по химико-морфологическим признакам:
– язвенная болезнь желудка;
– язвенная болезнь двенадцатиперстной кишки;
2) по форме:
– впервые выявленная;
– рецидивирующая;
3) по локализации:
– поражение кардиальной части;
– малой кривизны желудка;
– препилорического отдела желудка;
– луковицы двенадцатиперстной кишки;
– внелуковичного отдела (постбульбарные язвы);
по фазам течения:
- обострение, стихающее обострение, ремиссия;
5) по тяжести течения:
- доброкачественное, затяжное (стабильное), прогрессирующее;
6) по наличию осложнений:
– осложненная;
– неосложненная.
Клиника.
Клинические проявления язвенной болезни отличаются многообразием и зависят от фазы течения, клинико-морфологического варианта, наличия осложнений.
Язвенная болезнь желудка. Встречается у людей зрелого возраста, как правило – у мужчин.
Основные синдромы язвенной болезни желудка:
болевой синдром. Боли в верхней половине живота, эпигастральной области, могут иррадиировать за грудину, в левое плечо, напоминать стенокардические боли.
Для язв малой кривизны желудка характерен четкий ритм болей: возникают через 15–60 мин после еды, особенно при погрешности в диете. О язве антрального отдела свидетельствуют «голодные», ночные, поздние (через 2–3 ч после еды) боли. При язвах пилорической части боли интенсивные, не связанные с приемом пищи;
синдром желудочной диспепсии: проявляется отрыжкой воздухом, пищей, срыгиванием; тошнота и рвота часто отмечаются при язвах привратника;
синдром кишечной диспепсии: запоры, сочетающиеся с болями по ходу толстой кишки и вздутием живота;
астеновегетативный синдром.
Осложнения:
наклонность к кровотечениям характерна для язвы антрального отдела желудка – у молодых, у пожилых – настороженность в отношении малигнизации язвы желудка.
Язвенная болезнь двенадцатиперстной кишки. Встречается преимущественно у молодых мужчин.
Основные синдромы:
болевой синдром: боли возникают через 1,5–3 ч после еды (поздние боли), часто натощак (голодные боли) и ночные боли, проходят после приема пищи и щелочей. Отчетливо проявляется сезонность болей (обострение весной и осенью). Четкой локализации болей не отмечается: они могут быть в подложечной области, правом верхнем квадранте живота, около пупка и т. д. Иррадиация их также разнообразна;
синдром желудочной диспепсии. Рвота – на высоте болей, приносит облегчение. Ранний синдром – изжога, отрыжка кислым реже, возникает чаще после приема пищи;
синдром кишечной диспепсии: запоры, обусловленные нарушением моторики кишечника;
астеновегетативный синдром – очень выражен.
Осложнения:
кровотечение, пенетрация язвы в близлежащие органы (pancreas), малигнизация, прободение, рубцово-язвенный стеноз.
Диагностика:
При опросе выявляется характер болевого синдрома, его связь с приемами пищи, сезонность приступов, сопутствующая симптоматика. Наиболее информативными методами диагностики являются:
Гастроскопия-эндоскопическое исследование слизистых оболочек желудка и двенадцатиперстной кишки дает детальную информацию о локализации язвы и ее морфологических особенностях, выявляет кровотечение и рубцовые изменения. При ФГДС возможно произвести биопсию тканей желудка и ДПК для гистологического исследования.
Рентген желудка-при рентгенологическом обследовании с контрастным веществом язвенная болезнь двенадцатиперстной кишки проявляется, как дефект стенки (бариевая смесь проникает в язву и это видно на рентгенограмме), обнаруживается стеноз кишки, перфорации и пенетрации язв.
Выявление хеликобактерной инфекции-для выявления инфицированности хеликобактериями применяют ПЦР-диагностику и уреазный дыхательный тест.
Лабораторные методы-ОАК признаки анемии, которая говорит о наличии внутреннего кровотечения. На скрытую кровь исследуют также каловые массы. При дуоденальном зондировании получают данные о состоянии среды ДПК.
Хронический панкреатит – это прогрессирующее воспалительно-деструктивное поражение поджелудочной железы, приводящее к нарушению ее внешне- и внутрисекреторной функции.
Этиология:
Злоупотребление алкоголем(80%) и желчекаменная болезнь особенно у женщин.
Травмы поджелудочной железы.
Метаболические нарушения(гиперлипедемия,метаболический ацидоз)
Наследственные заболевания(муковисцидоз,гемахроматоз).
Лекарственные вещества(азатиоприн,тиазиды, кортикостероиды, эстрогены)
Отравления свинцом ртутью
Гормональные расстройства
Вирусные инфекции(инфекционный паротит,Коксаки)
Паразитарные инвазии(опистархоз)
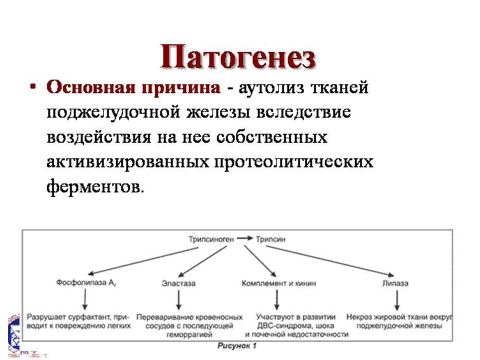
Патогенез:
В основе патогенеза вне зависимости от причины лежит преждевременная активация собственных ферментов, что приводит к аутолизу ( «самоперевариванию») поджелудочной железы.
Главным фактором является превращение трипсиногена в трипсин непосредственно в протоках и в ткани поджелудочной железы (в норме это происходит в 12 ПК), который является чрезвычайно агрессивным фактором, повреждающим ПЖ, в результате развивается воспалительная реакция.
Классификация:
1. Варианты хронического панкреатита по этиологии
Билиарнозависимый
Алкогольный
• Дисметаболический
Инфекционный
Лекарственный
Идиопатический
2. Варианты хронического панкреатита по характеру клинического течения
Редко рецидивирующий
Часто рецидивирующий
С постоянно присутствующей симптоматикой
3. Варианты хронического панкреатита по морфологическим признакам
Интерстициально-отечный
Паренхиматозный
Фиброзно-склеротический (индуративный)
Гиперпластический (псевдотуморозный)
Кистозный
4. Варианты хронического панкреатита по клиническим проявлениям
Болевой
Гипосекреторный
Астеноневротический
Латентный
Сочетанный
Клиника:
Первоначально бессимптомно,либо симптоматика слабовыражена и неспецифична.
Основной жалобой при обострении хронического панкреатита чаще всего является боль в верней части жив левом подреберье, которая может приобретать опоясывающий характер. Боль либо выраженная постоянная, либо носит приступообразный характер. Боль может иррадиировать в область проекции сердца. Болевой синдром может сопровождаться диспепсией (тошнота, рвота, изжога, вздутие живота, метеоризм). Рвота при обострении хронического панкреатита может быть частой, изнуряющей, не приносящей облегчения. Стул может иметь неустойчивый характер, поносы чередоваться с запорами. Снижение аппетита и расстройство пищеварения способствуют снижению массы тела.
С развитием заболевания частота обострений, как правило, увеличивается. Хроническое воспаление поджелудочной железы может приводить к повреждению, как самой железы, так и смежных тканей. Однако могут пройти годы, прежде чем появятся клинические проявления заболевания (симптомы).
При внешнем осмотре у больных хроническим панкреатитом часто отмечают желтушность склер и кожных покровов. Оттенок желтухи коричневатый (обтурационная желтуха). Побледнение кожных покровов в сочетании с сухостью кожи. На груди и животе могут отмечаться красные пятнышки («красные капли»), не пропадающие после надавливания.
Живот при пальпации умеренно вздут в эпигастрии, в области проекции поджелудочной железы может отмечаться атрофия подкожной жировой клетчатки. При пальпации живота – болезненность в верхней половине, вокруг пупка, в левом подреберье, в реберно-позвоночном углу. Иногда хронический панкреатит сопровождается умеренной гепато- и спленомегалией.
Осложнения:
Ранними осложнениями являются: обтурационная желтуха вследствие нарушения оттока желчи, портальная гипертензия, внутренние кровотечения вследствие изъязвления или прободения полых органов ЖКТ, инфекции и инфекционные осложнения (абсцесс, парапанкреатит, флегмона забрюшиннной клетчатки, воспаление желчных путей).
Осложнения системного характера: мультиорганные патологии, функциональная недостаточность органов и систем (почечная, легочная, печеночная), энцефалопатии, ДВС-синдром. С развитием заболевания могут возникать кровотечения пищевода, снижение массы тела, сахарный диабет, злокачественные новообразования поджелудочной железы.
Диагностика:
Общий анализ крови: при оботрении определяется умеренная гипохромная анемия, лейкоцитоз, нейтрофилез, ускорение СОЭ, иногда- тромбоцитопения, эозинофилия.
Анализ мочи: наличие альфа-амилазы(диастаза) (в норме до 64 ЕД).
Биохимический анализ крови: повышение количества ферментов поджелудочной железы (а именно, амилазы (в норме 20-100 ЕД/л), липазы (в норме 13-60 ЕД/л), трипсина (98-230 нг/л)), печеночных ферментов (АЛТ, АСТ), общего билирубина, ЩФ, глюкозы.
o Тест толерантности к глюкозе.
Анализ кала: наличие в кале повышенного количества жира (стеаторея), неперваренного крахмала (амилорея), белковых волокон (креаторея). Повышение активности Панкреатической эластазы-1.
Ультразвуковое исследование позволяет определить увеличение размеров поджелудочной железы, степень плотности ее паренхимы, ширину панкреатического протока, отек железы при обострении панкреатита.
Инструментальные методы диагностики
1. Обзорный рентгеновский снимок живота
2. Ультразвуковая диагностика хронического панкреатита
(УЗИ)
3. Компьютерная томография (КТ)
4.ЭРХПГ-Эндоскопическая ретроградная холангиопанкреа-тография (ЭРХПГ) — это рентгенэндоскопический метод исследования панкреатобилиарной системы, при котором контрастное вещество через эндоскоп с помощью специального катетера (канюли) ретроградно вводится в желчные и панкреатические протоки
5. Магнитно-резонансная томография (МPТ)
6. Магнитно-резонансовая холангио-панкреатография
(МРХПГ)
7. Эндоскопическая ультрасонография (ЭУС) позволяет детально исследовать ткань железы и стенки ЖКТ изнутри. При панкреатите используют эндоскопическую ретроградную панкреатохолангиографию – рентгеноконтрастное вещество вводят эндоскопически в дуоденальный сосочек.
8. Эндоскопическое исследование двенадцатиперстной
кишки, желудка и пищевода
9. Ангиография поджелудочной железы
10. Функциональные пробы. При необходимости уточнить способность железы к выработке тех или иных ферментов назначают функциональные тесты со специфическими стимуляторами секреции тех или иных ферментов.
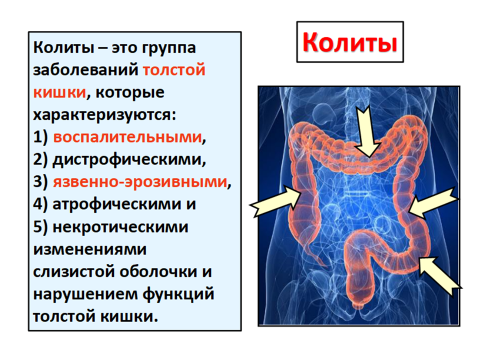
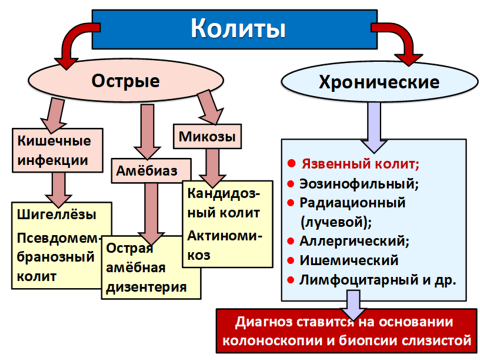
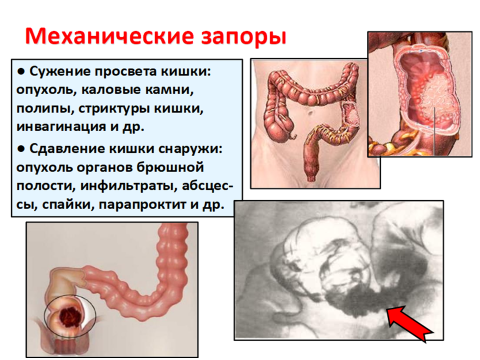
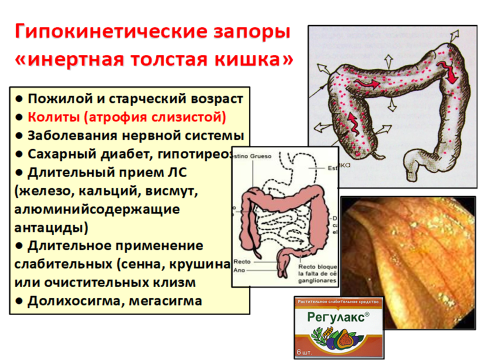
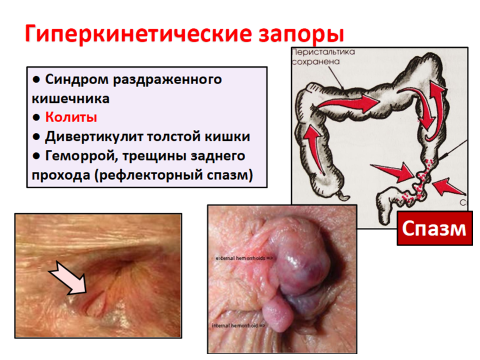
Хронический колит – хроническое воспалительно-дистрофическое заболевание толстой кишки, протекающее с морфологическими изменениями слизистой оболочки и нарушениями моторной, всасывающей и других функций кишечника.
Этиология.
Причины развития хронического колита весьма разнообразны:
- инфекция (возбудители кишечной инфекции, в первую очередь шигеллы, сальмонеллы);
- активация условно-патогенной и сапрофитной микрофлоры – явления дисбактериоза;
- патогенные грибы;
- инвазия простейших (амебы, лямблии);
- инвазия гельминтов;
- алиментарный фактор (длительное нарушение режима и неполноценное питание);
- интоксикация лекарственными и другими химическими веществами;
- воздействие проникающей радиации;
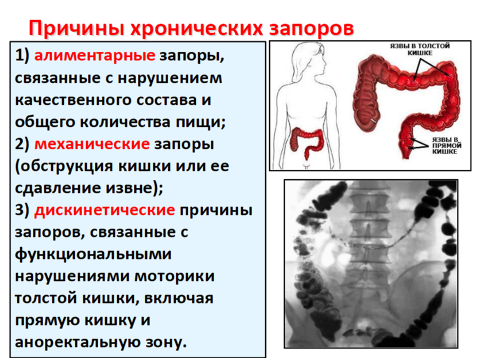
- механический фактор (длительные запоры);
- заболевания пищеварительного тракта (колит, химические гастриты, панкреатиты, хронические энтериты).
Патогенез.
Инфекционные колиты принимают хроническое течение при снижении выработки кишечной стенкой иммуноглобулинов, лизоцима, а также в результате непосредственного токсического и токсико-аллергического действия продуктов микробного распада на слизистую оболочку и рецепторный аппарат кишечной стенки. Воспалительный процесс поддерживается развивающимся дисбактериозом и, вероятно, выработкой антител к видоизмененному эпителию кишечной стенки.
Воспаление правой половины толстой кишки чаще сопутствует колиту, в основном алиментарного происхождения. Поражение поперечной ободочной кишки чаще развивается при затруднении опорожнения кишечника вследствие резкого его изгиба в области перехода в нисходящую оборочную кишку.
Сигмовидная и нисходящая ободочная кишка чаще поражаются при злоупотреблении слабительными средствами, лечебными клизмами, а также в результате перенесенных кишечных инфекций.
Классификация:
1) по этиологии (рассмотрена ранее);
2) по локализации:
- тотальный колит (панколит);
-сегментарный колит (тифлит, трансверзит, сигмоидит, проктит);
3) по характеру морфологических изменений:
- катральный (поверхностный, диффузный);
- эрозивный;
- атрофический;
4) по степени тяжести:
- легкая форма;
- среднетяжелая;
- тяжелая;
5) по течению заболевания:
- рецидивирующее;
- монотонное, непрерывное;
- интермиттирующее, перемежающееся;
6) по фазам заболевания:
- обострение;
- ремиссия: частичная; полная.
Клиника.
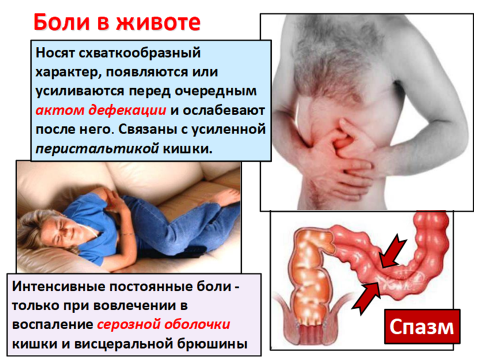
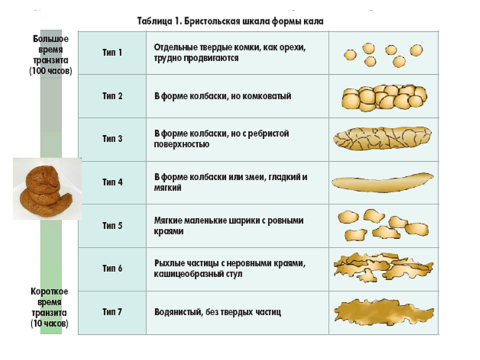
Наиболее часто больные жалуются на расстройство функции опорожнения кишечника (смена запоров и поносов).
Позывы к дефекации могут иметь императивный характер. Дефекации сопутствует схваткообразная боль внизу живота (тенезмы). После дефекации и отхождения газов боли исчезают.
Расстройства моторики проявляются в виде усиленной перистальтики, в результате которой жидкое содержимое достигает сигмовидной кишки, в результате стул бывает жидким и даже водянистым.
Более редкая причина – вторичное разжижение каловых масс вследствие кишечной гиперсекреции, возникающее вследствие длительного стаза каловых масс в толстой кишке.
От истинного поноса следует отличать «ложный», или «запорный», понос: опорожнение кишечника гетерогенными каловыми массами после периода длительного запора. Длительный застой каловых масс вызывает усиленную секрецию, что приводит к вторичному разжижению кала. При «ложной» диарее позыв к опорожнению кишечника возникает в области заднего прохода.
Запор – редкое или недостаточное опорожнение кишечника.
Другое проявление дискинетического синдрома – боль в животе – локализуется внизу живота или в боковых его отделах и носит схваткообразный характер, часто усиливается после приема легкобродящих углеводов (черный хлеб, капуста, молоко) и стихает после опорожнения кишечника и отхождения газов. Часто отмечается метеоризм – вздутие живота вследствие повышенного газообразования.
При длительном течении хронического колита, особенно тяжелой формы, астеноневратический синдром выражен ярко: больные отмечают выраженную слабость, повышенную физическую и умственную утомляемость.
Осложнения.
К осложнениям хронического колита относятся спаечный процесс, сужение просвета кишки, перфорация язв или локальный некроз, приводящий к перитониту, кишечные кровотечения.
Диагностика:
Общем анализе крови, как правило, выявляется незначительное повышение СОЭ, нейтрофилез и лейкоцитоз. Копрологический анализ кала (копрограмма) большое количество омыленных и жирных кислот, много крахмала, растительной клетчатки и мышечных волокон, а также йодофильной микрофлоры.
Кишечная эндоскопия. очаг воспалительного процесса, наличие эрозий, атрофические изменения вследствие длительного течения патологического процесса, оценивается выраженность сосудистого рисунка.
Рентген с контрастированием. В процессе ирригоскопии при хронической форме колита возможно выявить изменения рельефа слизистой оболочки, атонию, асимметричную гаустрацию, нарушение перистальтики.
Дифференциальный диагноз необходимо исключить все заболевания, сопровождающиеся похожими симптомами (рак толстой кишки, болезнь Крона, хронический аппендицит или энтерит). На втором этапе диагностики дифференциация проводится с такими заболеваниями, как амебиаз, хроническая дизентерия, заболевания печени и поджелудочной железы и другие патологические процессы, поражающие органы пищеварения.
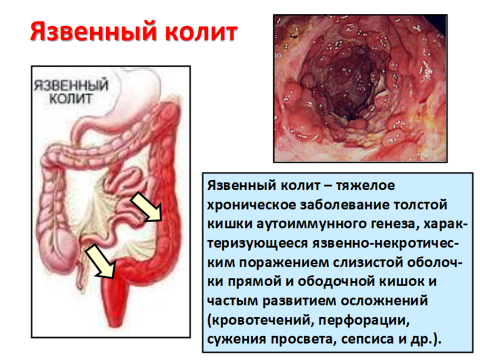
Неспецифический язвенный колит – некротизирующее воспаление слизистой оболочки прямой и ободочной кишки неизвестной этиологии.
В ранней стадии колит проявляется нарушением целостности эпителия и сосудистой реакцией, позднее появляются изъязвления слизистой оболочки, не распространяющиеся глубоко в стенку кишки.
В выраженной стадии слизистая оболочка отечна, с многочисленными язвами неправильной формы. В слизистой оболочке развиваются псевдополипы, что связано с ее изъявлением и регенерацией эпителия. При хронизации процесса репаративно-склеротические изменения начинают преобладать, происходит рубцевание язв, образуются обширные зоны рубцовой ткани, приводящие к резкой деформации и укорочению кишки, просвет ее сужается.
Этиология.
Точных сведений о причине развития болезни в настоящее время нет. Придают значение инфекционным факторам, в том числе дисбактериозу, воздействию протеолитических и муколитических ферментов, пищевой и бактериальной аллергии.
Патогенез.
Основными патогенетическими механизмами являются изменение иммунологической реактивности, дисбактериоз и своеобразие нервно-вегетативных реакций организма.
Дисбактериоз и, в частности, увеличение количества Еscherichia coli и Yersinia оказывают местное токсическое и аллергезирующее влияние. Особенности нервно-вегетативных реакций вызывают дисфункцию вегетативной и гормональной регуляции, а также изменение проницаемости слизистой оболочки толстой кишки. В результате облегчается проникновение антигенов. Известно, что антигены некоторых штаммов Еscherichia coli индуцируют синтез антител к ткани кишечника, это сочетается с действием протеолитических ферментов и других продуктов метаболизма микрофлоры кишечника, что вызывает иммунное и неиммунное воспаление кишечника.
Классификация.
Выделяют 3 основные формы:
-острая;
-хроническая;
-рецидивирующая.
Варианты течения болезни:
-легкая;
-средней тяжести;
-тяжелая.
Клиника.
Проявления болезни обусловлены обширностью и выраженностью поражения толстой кишки и внекишечными проявлениями, однако на первом месте стоят «кишечные» симптомы.
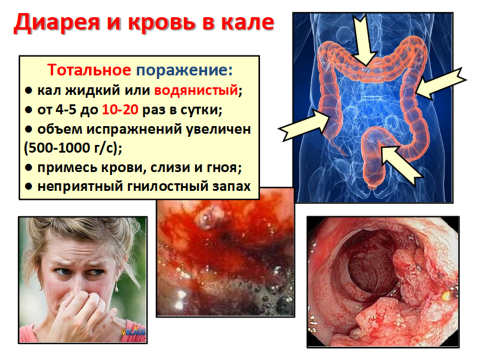
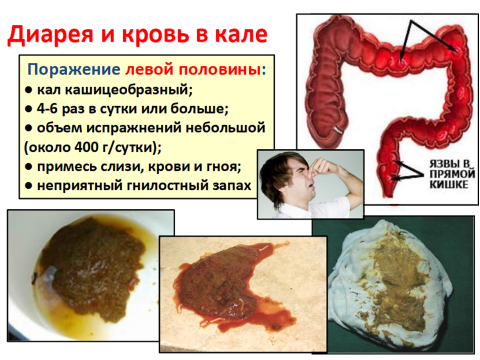
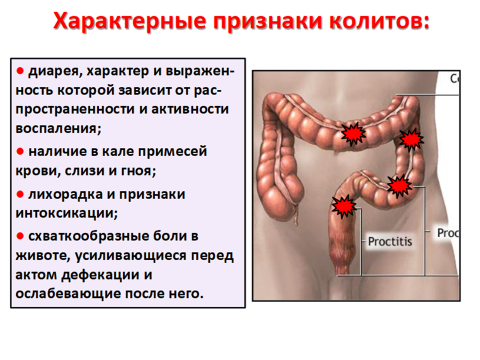
Жалобы на диарею, жидкий или кашицеобразный стул, наличие в нем крови, слизи и гноя. Стул – до 20 раз в сутки, а при тяжелом течении – 40 и более. При тяжелой форме – нередко жалобы на недержание кала, что связано с поражением наружного сфиктера заднего прохода и общей слабостью. Примесь крови иногда бывает очень значительной, иногда выделения из толстой кишки состоят из одной крови.
В период обострений больные теряют в день 100–300 мл крови.
Обязательный симптом тотального неспецифического язвенного колита – схваткообразные боли. Больные не всегда могут точно определить локализацию боли, лишь приблизительно указывая зону основного поражения. Чаще всего это область сигмовидной, оборочной и прямой кишки, реже – область пупка и слепой кишки. Типичным является усиление болей перед дефекацией и ослабление после дефекации. Прием пищи также усиливает боль и диарею, так-то иногда больные отказываются от еды.
Также отличается чередование запоров с поносами, которые носят спастический характер.
Практически все больные жалуются на слабость, похудение.
В период ремиссии состояние улучшается, увеличивается масса тела. С каждым рецидивом слабость и похудение прогрессируют.
При молниеносной форме бурно нарастают явления интоксикации: тошнота, рвота, высокая температура тела, слабость вплоть до адинамии. Похудение быстро достигает степени кахексии.
Развиваются синдром органных поражений и астеновегативный синдром в виде резкого изменения психики (больные становятся обидчивыми, плаксивыми).
Острая форма часто осложняется: наибольшую опасность представляет перфорация, возможна множественность.
При хроническом неспецифическом язвенном колите преобладают проявления гиповитаминоза, анемии, эндокринных расстройств (дистрофически-анемический синдром).
Типичным проявлением кожных изменений неспецифического язвенного колита является узловатая эритема – единичные или множественные узлы, чаще на разгибательной поверхности голеней. При тяжелых формах – гангренозная пиодермия и массивные изъязвления кожи нижних конечностей.
Также встречаются: афтозный стоматит, гингивит и глоссит, ириты, конъюнктивиты и блефариты, полиартриты.
Диагностика:
Лабораторные данные.
Анализ крови: анемия, повышение скорости осидания эритроцитов, лейкоцитоз со сдвигом влево.
В копрограмме – эритроциты от небольшого количества до сплошь в поле зрения, скопления лейкоцитов, клеток кишечного эпителия, резко положительна реакция на растворимый белок (проба Трибуле).
Дифференциальный диагноз. Неспецифический язвенный колит следует дифференцировать с острой диареей, болезнью Крона, хроническим колитом, новообразованиями прямой и толстой кишки.
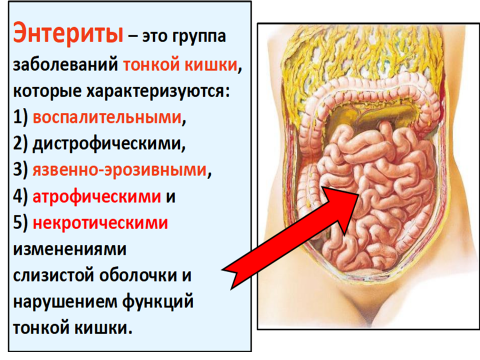
Хронический энтерит – хроническое воспалительно-дистрофическое заболевание тонкой кишки, приводящее с морфологическим изменениям слизистой оболочки и нарушению моторной, секреторной всасывательной и других функций кишечника.
Для заболевания характерны воспалительные изменения слизистой оболочки (отек, нередко выраженная инфильтрация слизистой оболочки лимфоцитами и плазматическими клетками, эрозии) с последующим развитием атрофических процессов.
Этиология.
Причины развития хронического энтерита весьма разнообразны:
- алиментарные нарушения, безрежимное питание, алкоголизм;
- интоксикация лекарственными и химическими веществами;
- воздействие проникающей радиации;
- наследственно-конституциональный фактор:
врожденный дефицит ферментов, в частности, участвующих в расщеплении различных углеводов; – заболевания пищеварительного тракта
–«вторичные» энтериты.
Патогенез.
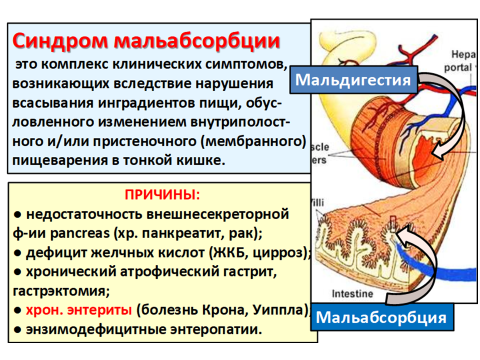
В кишечнике развиваются нарушения и моторики тонкой кишки и снижение ее барьерной функции (вследствие снижения продукции иммуноглобулинов и лизоцима, а также нарушения целостности эпителия). Опосредованно приводят к нарушению переваривания (синдром мальдигестии) и всасывания (синдром мальабсорбции).
Существенную роль в развитии синдрома нарушенного всасывания играет дисбактериоз – появление в тонкой кишке условно-патогенной или сапрофитной флоры и обильного ее роста. Часть бактерий вызывает гидролиз желчных кислот и препятствует их конъюгированию. Такие желчные кислоты оказывают токсическое действие на слизистую оболочку кишки. Кроме того, недостаток желчных кислот препятствует образованию мицелл, что нарушает всасывание жиров. Кишечная флора может усиленно поглощать витамин В12, приводя к его дефициту. Нарушается также образование собственных ферментов, что приводит к нарушению всасывания углеводов и белка. Воспалительные изменения стенки кишечника обусловливают также экссудацию жидкой части крови и электролитов в просвет кишки (синдром экссудативной энтеропатии).
Классификация:
1) по этиологии (рассмотрена выше);
2) по клиническому течению:
- легкое;
- средней тяжести;
- тяжелое;
3) по характеру функциональных нарушений: – синдром недостаточности пищеварения;
- синдром недостаточности всасывания;
- синдром экссудативной энтеропатии;
4) по течению: – фаза обострения; – фаза ремиссии.
Клиника.
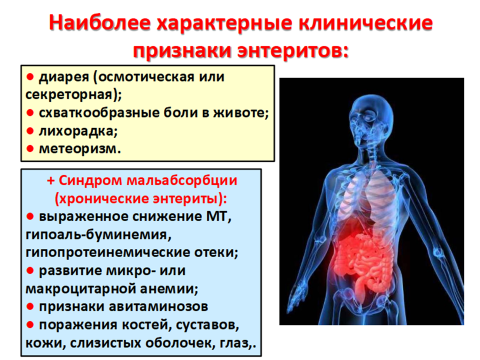
Дискинетический и диспепсический синдромы: наиболее часто больные жалуются на нарушение опорожнения кишечника – понос (диарея) характеризуется частым опорожнением кишечника (2–3 раз в день) и выделением неоформленных каловых масс, наличием непереваренных остатков. Позывы к дефекации возникают спустя 20–30 мин после приема пищи и сопровождаются сильным урчанием и переливанием в животе.
Часто отмечается непереносимость молока. Вызывают обострение также прием острой, жирной пищи, переедание. Больные обращают внимание на своеобразный желтоватый цвет каловых масс, обусловленный присутствием в них невосстановленного билирубина и большого количества жира.
Дискинетический синдром проявляется также болями. Боли часто локализуются возле пупка, носят тупой, распирающий характер, не иррадиируют, появляются через 3–4 ч после еды, сопровождаются вздутием, переливанием в животе, затихают после согревания живота. Часто отмечается метеоризм.
Астеновегетативный синдром. Выражен ярко: слабость, повышенная физическая и умственная утомляемость.
При поражении тонкой кишки вследствие нарушения всасывания продуктов расщепления белков, витаминов, липидов снижается масса тела.
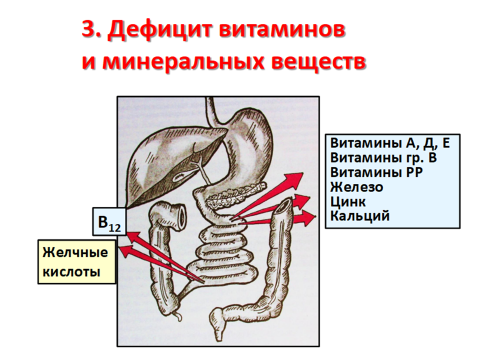
При тяжелом поражении тонкой кишки появляются признаки синдрома мальабсорбции: снижение массы тела, трофические изменения кожи (сухость, шелушение, истончение) и ее дериватов (выпадение волос, ломкость ногтей). Гиповитаминоз В2 проявляется хейлитом, ангулярным стоматитом; РР-глоситом; С-кровоточивостью десен.
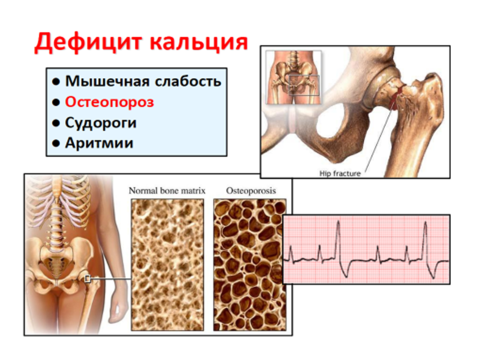
При нарушении всасывания кальция возникает патологическая ломкость костей, а также признаки гипопаратиреодизма (положительные симптомы Хвостека и Труссо, в тяжелых формах – судороги).
При развитии надпочечниковой недостаточности появляются признаки аддисонизма – гиперпигментация кожи, особенно кожных складок ладоней, слизистой оболочки рта, артериальная и мышечная гипотония. Нарушение функций половых желез у мужчин проявляется импотенцией, у женщин – аменореей.
Осложнение:
Обезвоживание — частая проблема при остром энтерите, когда человек теряет много жидкости с калом.
Распространение воспаления на толстый кишечник или верхние отделы ЖКТ.
Мальабсорбция — осложнение хронической формы болезни, при которой снижается активность пищеварительных ферментов, ухудшается всасывание пищи.
Нутритивная недостаточность — при длительном существовании энтерита человек худеет, страдает авитаминозами, выпадением волос, ломкостью ногтей.
Диагностика:
Лабораторные данные:
в анализе кала – большое количество мышечных волокон, жирных кислот и мыл, немного соединительной ткани, крахмала, растительной клетчатки;
посев кала: большое количество патогенной флоры
– эшерихий, стафилококка, протея, стрептококка;
3) анализ крови: полидефицитная анемия, увеличение скорости оседания эритроцитов, С-реактивного белка, увеличение содержания фибриногена, гипопротеинемия, гипоальбуминемия, гипохолестеринемия.
Кишечная эндоскопия. Оценка морфологических изменений тонкого кишечника возможна при проведении ЭГДС, интестинальной эндоскопии. Во время этого исследования обязательно осуществляется биопсия слизистой оболочки кишки с последующим гистологическим исследованием.
Рентгенография. Характеристика моторики тонкого кишечника производится с помощью контрастного рентгенологического исследования. Обзорная рентгенография ОБП, рентгенография желудка проводятся по показаниям для дифференциальной диагностики и выявления сопутствующих заболеваний ЖКТ.
Дифференциальная диагностика. Хронический энтерит следует дифференцировать с болезнью Крона, глютеновой и дисахаридной энтеропатией, интерстициальной липодистрофией (болезнь Уиппла).
(Приложение 3.)
3.3 Мультимедийная презентация:« Диагностика заболеваний желудка, поджелудочной железы, кишечника»






































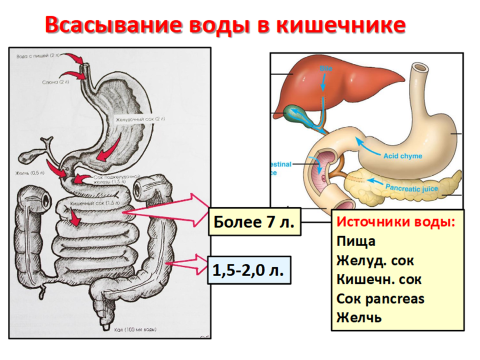
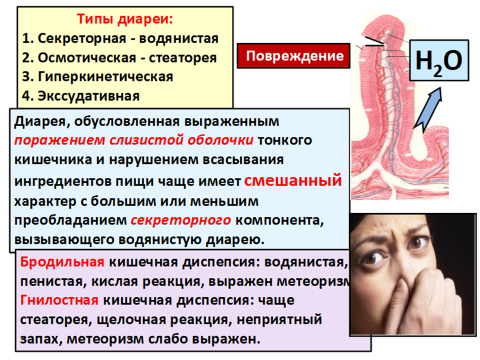
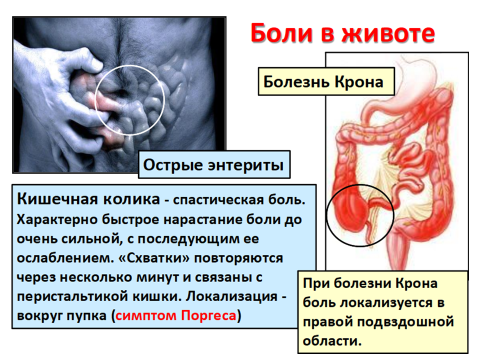

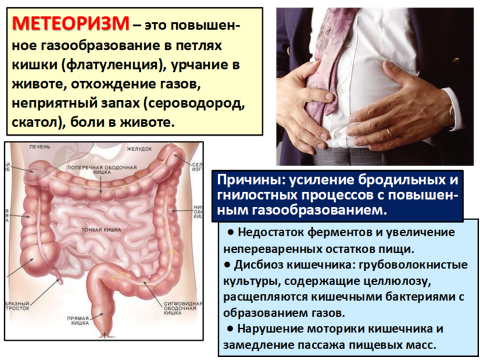
















(Приложение 4.)
3.4 Фронтальный опрос.
1. Дайте определение гастрита.
Ответ: (Воспаление слизистой оболочки желудка).
2.Классификация хронического гастрита?
Ответ:( -хронический гастрит типа А
-хронический гастрит типа В
-хронический гастрит типа С
-смешанный гастрит (хронический гастрит типа А + В).
3. Какие существуют методы диагностики хеликобактерной инфекции?
Ответ: (Уреазный дыхательный тест, мочевые, слюнные, каловые тесты и серологические лабораторные тесты).
4.Назовите основные осложнения ЯБЖ?
Ответ: (Кровотечение,пенетрация,перфорация,стеноз привратника,малигнизация).
5. Лабораторные признаки кровотечения из язвы двенадцатиперстной кишки?
Ответ: («Дегтеобразный» кал, резко положительная реакция Грегерсена, анемия).
6. Какой самый информативный метод диагностики язвенной болезни?
Ответ: (ЭГДС).
7. Назовите причины хронического панкреатита?
Ответ: (Заболевания ЖВП, алкоголь, прием некоторых лекарственных средств).
8. Какие особенности патогенеза хронического панкреатита?
Ответ: (Преждевременная активация собственных ферментов, что приводит к аутолизу ( «самоперевариванию») поджелудочной железы).
9.Какие изменения лабораторных показателей выявляют при панкреатите?
Ответ: (В крови амилаза в моче (Альфа-амилаза) или диастаза).
10. Большое количество расщепленного и нерасщепленного жира в кале называется?
Ответ: (Стеаторея)
11. Большое количество измененных и неизмененных мышечных волокон в кале называется?
Ответ: (Креаторея).
12. Большое количество крахмала в кале называется?
Ответ:(Амилорея).
13. Определение колита?
Ответ: (Воспалительное заболевание слизистой оболочки толстой кишки).
14. Клиника колита?
Ответ: (Боль, расстройство пищеварения (запорами, поносами), метеоризм, тенезм).
15. Определение энтерита?
Ответ: (Воспалительное заболевание тонкой кишки).
(Приложение 5.)
3.5 Нормативно правовые документы
Приказ от 12 ноября 2012 г. № 906н Об утверждении Порядка оказания медицинской помощи населению по профилю «гастроэнтерология»
Порядок оказания медицинской помощи населению по профилю «гастроэнтерология»
1. Настоящий Порядок устанавливает правила оказания медицинской помощи населению по профилю «гастроэнтерология» в медицинских организациях.
2. Медицинская помощь по профилю «гастроэнтерология» (далее - медицинская помощь) оказывается в виде:
первичной медико-санитарной помощи;
скорой, в том числе скорой специализированной, медицинской помощи;
специализированной, в том числе высокотехнологичной, медицинской помощи.
3. Медицинская помощь может оказываться в следующих условиях:
амбулаторно (в условиях, не предусматривающих круглосуточное медицинское наблюдение и лечение);
в дневном стационаре (в условиях, предусматривающих медицинское наблюдение и лечение в дневное время, не требующих круглосуточного медицинского наблюдения и лечения);
стационарно (в условиях, обеспечивающих круглосуточное медицинское наблюдение и лечение).
4. Первичная медико-санитарная помощь предусматривает мероприятия по профилактике, диагностике, лечению гастроэнтерологических заболеваний и состояний, медицинской реабилитации, формированию здорового образа жизни.
5. Первичная медико-санитарная помощь включает:
первичную доврачебную медико-санитарную помощь;
первичную врачебную медико-санитарную помощь;
первичную специализированную медико-санитарную помощь.
Первичная медико-санитарная помощь оказывается в амбулаторных условиях и в условиях дневного стационара.
Первичная доврачебная медико-санитарная помощь оказывается медицинскими работниками со средним медицинским образованием.
Первичная врачебная медико-санитарная помощь оказывается врачом-терапевтом участковым, врачом-педиатром участковым, врачом общей практики (семейным врачом).
При наличии медицинских показаний к оказанию медицинской помощи, не требующей ее оказания в стационарных условиях, врач-терапевт участковый, врач-педиатр участковый, врач общей практики (семейный врач), медицинский работник со средним медицинским образованием или врач-терапевт, врач-педиатр направляют больного в кабинет врача-гастроэнтеролога медицинской организации для оказания первичной специализированной медико-санитарной помощи.
Первичная специализированная медико-санитарная помощь оказывается врачом-гастроэнтерологом, а в случае его отсутствия врачом-терапевтом, врачом-педиатром.
В случае отсутствия кабинета врача-гастроэнтеролога в медицинской организации первичная специализированная медико-санитарная помощь может оказываться в терапевтических кабинетах, педиатрических кабинетах.
При невозможности оказания медицинской помощи в рамках первичной медико-санитарной помощи и наличии медицинских показаний больной направляется в медицинскую организацию, оказывающую специализированную медицинскую помощь по профилю «гастроэнтерология».
6. Скорая, в том числе скорая специализированная, медицинская помощь больным, требующим срочного медицинского вмешательства, оказывается фельдшерскими выездными бригадами скорой медицинской помощи, врачебными выездными бригадами скорой медицинской помощи, специализированными выездными бригадами скорой медицинской помощи, в том числе педиатрическими, в соответствии с приказом Министерства здравоохранения и социального развития Российской Федерации от 1 ноября 2004 г. № 179 «Об утверждении порядка оказания скорой медицинской помощи» (зарегистрирован Минюстом России 23 ноября 2004 г., регистрационный № 6136), с изменениями, внесенными приказами Министерства здравоохранения и социального развития Российской Федерации от 2 августа 2010 г. № 586н (зарегистрирован Минюстом России 30 августа 2010 г., регистрационный № 18289), от 15 марта 2011 г. № 202н (зарегистрирован Минюстом России 4 апреля 2011 г., регистрационный № 20390) и от 30 января 2012 г. № 65н (зарегистрирован Минюстом России 14 марта 2012 г., регистрационный № 23472).
7. При оказании скорой медицинской помощи в случае необходимости осуществляется медицинская эвакуация, которая включает в себя санитарно-авиационную и санитарную эвакуацию.
8. Скорая, в том числе скорая специализированная, медицинская помощь оказывается в экстренной и неотложной форме вне медицинской организации, а также в амбулаторных и стационарных условиях.
9. Бригада скорой медицинской помощи доставляет больных с угрожающими жизни состояниями в медицинские организации, оказывающие круглосуточную медицинскую помощь по профилю «анестезиология и реанимация» или «гастроэнтерология», «хирургия», «детская хирургия», «терапия», «педиатрия».
10. При наличии медицинских показаний после устранения угрожающих жизни состояний больные переводятся в гастроэнтерологическое или хирургическое отделение, детское хирургическое, терапевтическое, педиатрическое отделение медицинской организации для оказания специализированной медицинской помощи.
11. Специализированная, в том числе высокотехнологичная, медицинская помощь оказывается врачами-гастроэнтерологами в стационарных условиях и условиях дневного стационара и включает в себя профилактику, диагностику, лечение заболеваний и состояний, требующих использования специальных методов и сложных медицинских технологий, а также медицинскую реабилитацию.
12. При наличии медицинских показаний лечение проводят с привлечением врачей-специалистов по специальностям, предусмотренным номенклатурой специальностей специалистов с высшим и послевузовским медицинским и фармацевтическим образованием в сфере здравоохранения Российской Федерации, утвержденной приказом Министерства здравоохранения и социального развития Российской Федерации от 23 апреля 2009 г. № 210н (зарегистрирован Минюстом России 5 июня 2009 г., регистрационный № 14032), с изменениями, внесенными приказом Министерства здравоохранения и социального развития Российской Федерации от 9 февраля 2011 г. № 94н (зарегистрирован Минюстом России 16 марта 2011 г., регистрационный № 20144).
С полной версией документа можно ознакомиться здесь:
https://www.gastroscan.ru/
Министр
В.И. Скворцова
Полезное для учителя






















